Función inmunológica
Las amígdalas son ricas en linfocitos B y T. Actúan como órganos linfoides secundarios que muestrean los antígenos presentes en el aire inhalado y los alimentos, generando respuestas inmunes locales (IgA secretora) y sistémicas. Son especialmente activas durante la infancia (2-10 años).
Amigdalitis
La amigdalitis aguda se manifiesta con odinofagia (dolor al tragar), fiebre, eritema amigdalar y exudado blanquecino. El agente más temido es el Streptococcus pyogenes (estreptococo del grupo A), que puede provocar fiebre reumática o glomerulonefritis postestreptocócica. El diagnóstico se confirma con test rápido o cultivo faríngeo.
Amigdalectomía
La extirpación quirúrgica (amigdalectomía) está indicada en amigdalitis de repetición (≥7 episodios/año), hipertrofia amigdalar con apnea obstructiva del sueño o absceso periamigdalino recurrente. Las indicaciones actuales son más restrictivas que en décadas pasadas.
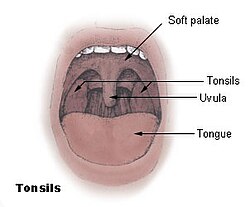
Estructura y tipos de amígdalas
El anillo de Waldeyer está compuesto por diferentes grupos de tejido linfoide estratégicamente distribuidos alrededor de la faringe. Las amígdalas palatinas son las más conocidas: se localizan en las fosas amigdalinas, entre los pilares anterior y posterior del paladar blando, y son visibles a simple vista al abrir la boca. Las amígdalas faríngeas o adenoides se encuentran en la pared posterior de la nasofaringe y son especialmente prominentes en niños de entre 3 y 7 años, cuando suelen producir obstrucción nasal y ronquidos. Las amígdalas linguales se sitúan en la base de la lengua y son menos accesibles clínicamente. Todas comparten la misma estructura histológica: epitelio escamoso estratificado invaginado en criptas que maximizan la superficie de contacto con los antígenos.
La función de las amígdalas es especialmente relevante durante la primera década de vida. En adultos, su actividad inmunológica disminuye progresivamente, aunque nunca desaparece por completo. Los linfocitos B presentes en los centros germinales de las amígdalas maduran y se diferencian en células plasmáticas productoras de anticuerpos IgA, IgG e IgM frente a los patógenos que penetran por las mucosas de las vías respiratoria y digestiva.
Diagnóstico y tratamiento de la amigdalitis
Ante una amigdalitis aguda, la distinción entre causa viral y bacteriana es fundamental para evitar el uso innecesario de antibióticos. La escala de Centor (modificada por McIsaac) valora cuatro criterios: fiebre mayor de 38 °C, ausencia de tos, exudado amigdalar y adenopatías cervicales anteriores dolorosas. Una puntuación de 3 o 4 puntos justifica el tratamiento antibiótico empírico o la confirmación microbiológica. El antibiótico de elección sigue siendo la penicilina o amoxicilina durante 10 días para erradicar el estreptococo del grupo A y prevenir la fiebre reumática.
La amigdalitis crónica se caracteriza por episodios recurrentes o por una inflamación persistente que provoca halitosis, molestias faríngeas continuas y linfadenopatía cervical crónica. En estos casos, la amigdalectomía puede mejorar significativamente la calidad de vida del paciente.
Enfermedades relacionadas con las amígdalas
- Amigdalitis estreptocócica: infección bacteriana por Streptococcus pyogenes que puede derivar en fiebre reumática o glomerulonefritis si no se trata adecuadamente.
- Mononucleosis infecciosa: causada por el virus de Epstein-Barr, produce amigdalitis exudativa intensa, fiebre prolongada, linfadenopatía generalizada y esplenomegalia.
- Absceso periamigdalino: colección purulenta entre la cápsula amigdalar y el músculo constrictor faríngeo; es la complicación supurativa más frecuente de la amigdalitis y requiere drenaje quirúrgico.
- Hipertrofia adenoamigdalar: agrandamiento crónico de adenoides y amígdalas que causa apnea obstructiva del sueño infantil, respiración bucal y alteraciones del desarrollo maxilofacial.
- Linfoma de Hodgkin y no Hodgkin: el tejido amigdalar puede ser asiento primario de linfomas, especialmente en adultos con crecimiento amigdalar unilateral asimétrico.
- Síndrome de PFAPA: fiebre periódica con aftas, faringitis y adenitis; afecta principalmente a niños pequeños y puede responder a la amigdalectomía.
Sí, aunque su actividad disminuye con la edad, las amígdalas siguen participando en la vigilancia inmunológica de la mucosa faríngea. Producen anticuerpos IgA secretora que neutralizan patógenos en las vías respiratorias y digestivas superiores. Sin embargo, tras la amigdalectomía, el sistema inmune se adapta sin consecuencias graves, ya que otros órganos linfoides compensan su función.
Las principales indicaciones son: amigdalitis estreptocócica recurrente (7 o más episodios en un año, o 5 por año durante dos años consecutivos), apnea obstructiva del sueño por hipertrofia amigdalar, absceso periamigdalino de repetición y sospecha de malignidad por crecimiento asimétrico. La decisión debe individualizarse valorando el impacto en la calidad de vida del niño.
Las amígdalas (palatinas) son visibles en la garganta y se infaman en la amigdalitis clásica. Los adenoides (amígdalas faríngeas) se localizan en la nasofaringe, detrás de la nariz, y no son visibles sin instrumental. Ambos forman parte del anillo de Waldeyer. Los adenoides crecen durante la infancia y suelen involucionarse espontáneamente hacia los 7-10 años; cuando producen obstrucción nasal persistente, se extirpan mediante adenoidectomía.
Sí. La complicación más seria es la fiebre reumática aguda, una respuesta autoinmune que puede dañar las válvulas cardíacas de forma permanente (carditis reumática). También puede ocurrir glomerulonefritis postestreptocócica, con daño renal. Estas complicaciones se previenen eficazmente con el tratamiento antibiótico completo de 10 días con penicilina o amoxicilina.