Origen y distribución
Los macrófagos se originan de los monocitos circulantes que emigran desde la sangre a los tejidos y se diferencian. Tienen nombres específicos según el tejido donde residen:
- Células de Kupffer: en el hígado.
- Microglia: en el sistema nervioso central.
- Células de Langerhans: en la piel.
- Osteoclastos: en el hueso (resorción ósea).
- Macrófagos alveolares: en los pulmones.
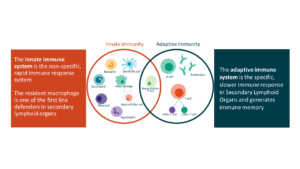
Presentación de antígenos
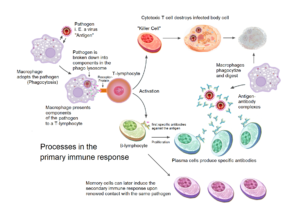
Tras fagocitar un patógeno, los macrófagos procesan sus proteínas y presentan fragmentos (péptidos antigénicos) en moléculas MHC de clase II a los linfocitos T CD4⁺, activando la respuesta inmune adaptativa. También secretan citocinas (TNF-α, IL-1, IL-6, IL-12) que amplifican la inflamación local y sistémica.
Inflamación crónica y enfermedades
Los macrófagos son protagonistas de la inflamación crónica. En la aterosclerosis, los macrófagos que fagocitan LDL oxidado se convierten en células espumosas que forman la placa ateromatosa. En la tuberculosis, los macrófagos que no pueden destruir al Mycobacterium tuberculosis forman granulomas. En el cáncer, los macrófagos asociados al tumor (TAM) pueden paradójicamente favorecer el crecimiento tumoral.
Curiosidades
- Los macrófagos pueden vivir meses o incluso años en los tejidos, a diferencia de los neutrófilos que solo viven horas o días, lo que los hace guardianes duraderos de los tejidos.
- Las células de Kupffer del hígado son los macrófagos más abundantes del organismo y filtran hasta el 99% de las bacterias que llegan desde el intestino a través de la vena porta.
- Los macrófagos tienen una plasticidad extraordinaria: pueden diferenciarse en macrófagos M1 (proinflamatorios, que destruyen) o M2 (antiinflamatorios, que reparan), según las señales del entorno.
- La microglia, los macrófagos del sistema nervioso central, representa el 10-15% de todas las células del cerebro y actúa como sistema inmune residente del SNC, vigilando constantemente en busca de amenazas.
- Los osteoclastos, derivados de macrófagos, son los únicos capaces de resorber (disolver) el tejido óseo, siendo esenciales para el remodelado óseo y el mantenimiento del calcio en sangre.
Preguntas frecuentes
Aunque ambos son fagocitos del sistema inmune innato, tienen diferencias importantes. Los neutrófilos son de respuesta rápida (llegan en minutos), muy abundantes en sangre, de vida corta (horas) y son la primera respuesta ante bacterias. Los macrófagos son de respuesta más lenta, residen en los tejidos de forma permanente, viven semanas o meses, y además de fagocitar, presentan antígenos al sistema inmune adaptativo y secretan citocinas que modulan la inflamación. Los macrófagos limpian también los restos celulares tras la batalla de los neutrófilos.
Los macrófagos desempeñan un papel central en el desarrollo de la aterosclerosis. Cuando el LDL-colesterol se oxida en la pared arterial, los macrófagos lo fagocitan en un intento de limpiarlo. Sin embargo, si el LDL oxidado es excesivo, los macrófagos se llenan de lípidos y se transforman en células espumosas, que son el componente principal de la estría grasa y la placa ateromatosa. Los macrófagos inflamados en la placa secretan metaloproteasas que la desestabilizan, pudiendo provocar su rotura y el infarto agudo de miocardio.
El Mycobacterium tuberculosis tiene la particularidad de poder sobrevivir y multiplicarse dentro de los macrófagos, que son precisamente las células encargadas de destruirlo. La bacteria bloquea la fusión del fagosoma con el lisosoma, evitando ser digerida. En respuesta, el sistema inmune forma granulomas (acúmulos de macrófagos modificados llamados células epitelioides, rodeados de linfocitos T) para contener la infección. Si la inmunidad se debilita (VIH, malnutrición, inmunosupresores), los granulomas se rompen y la enfermedad se reactiva.
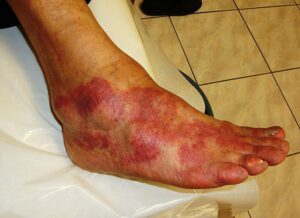
Los macrófagos son esenciales en todas las fases de la cicatrización. En la fase inflamatoria (M1), eliminan bacterias y detritos. En la fase proliferativa y de reparación (M2), secretan factores de crecimiento (TGF-β, VEGF, PDGF) que estimulan la formación de nuevos vasos (angiogénesis), la proliferación de fibroblastos y la síntesis de colágeno. Cuando los macrófagos no están presentes o son disfuncionales (como en la diabetes), la cicatrización es deficiente y las heridas se cronifican.
El pronóstico depende de la detección temprana, el tratamiento adecuado y los factores individuales del paciente como edad, estado de salud general y comorbilidades. Con el tratamiento correcto, muchos pacientes mantienen una buena calidad de vida.
Macrófagos puede impactar la vida cotidiana en distintas medidas según su severidad. El manejo multidisciplinar, que incluye tratamiento médico, apoyo psicológico y ajustes en el estilo de vida, es fundamental para minimizar su impacto.
Sí, varios factores de riesgo pueden modificarse con cambios en el estilo de vida: dieta equilibrada, ejercicio regular, control del peso, abandono del tabaco y reducción del estrés contribuyen a prevenir o mejorar muchas condiciones relacionadas.
Se recomienda consultar ante síntomas persistentes, de inicio brusco o que interfieran con las actividades cotidianas. La detección temprana mejora significativamente el pronóstico en la mayoría de las condiciones.
Referencias
- MedlinePlus: Tuberculosis
- NIH StatPearls: Macrófagos en la inmunidad innata
- MedlinePlus: Aterosclerosis