¿Qué son las plaquetas?
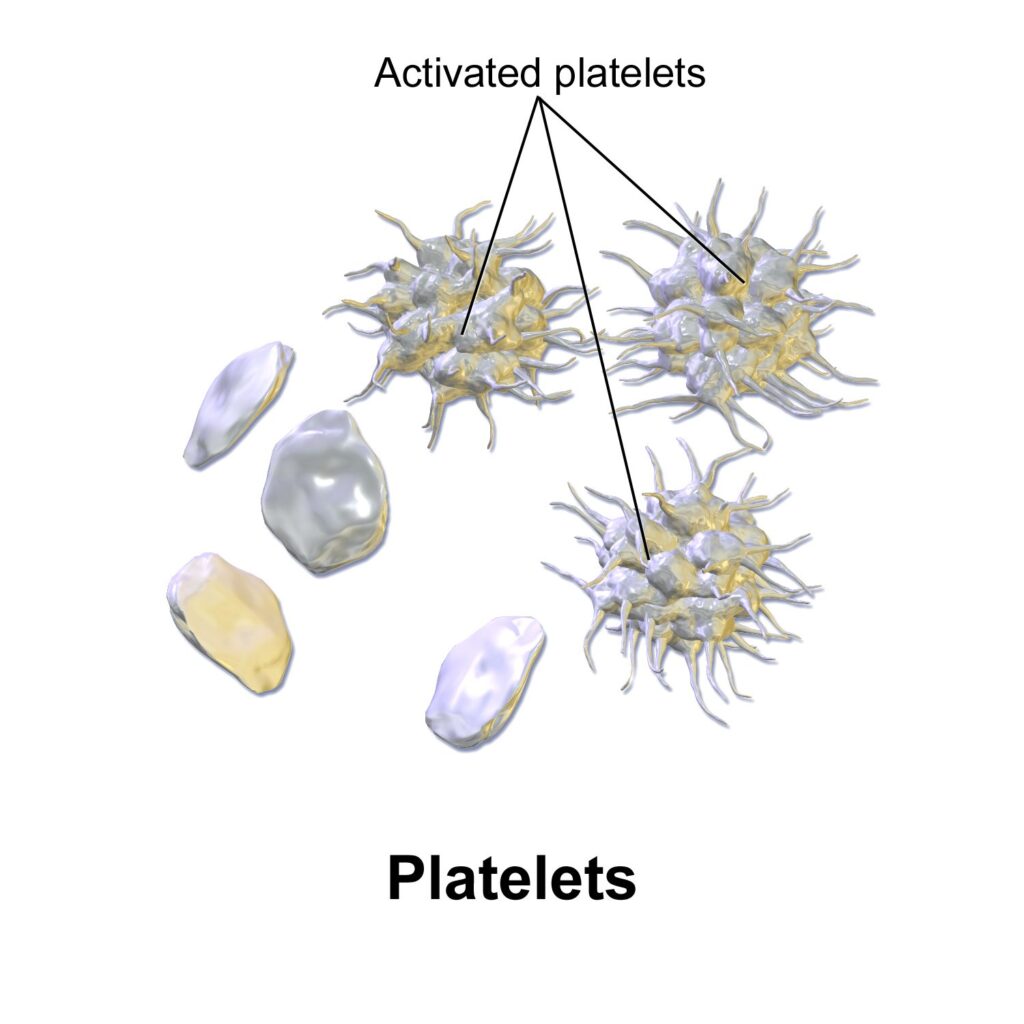
Las plaquetas o trombocitos son fragmentos citoplasmáticos derivados de unas células gigantes de la médula ósea llamadas megacariocitos. Miden entre 2 y 3 micrómetros de diámetro, lo que las convierte en los elementos formes más pequeños de la sangre, considerablemente más pequeñas que los glóbulos rojos y blancos. A pesar de su diminuto tamaño, las plaquetas contienen gránulos ricos en sustancias químicas que son fundamentales para iniciar y mantener el proceso de coagulación sanguínea.
En condiciones normales, las plaquetas circulan en estado inactivo con forma discoide. Cuando detectan una lesión en un vaso sanguíneo, se activan rápidamente: cambian de forma, emiten prolongaciones (pseudópodos) y liberan el contenido de sus gránulos para reclutar más plaquetas al sitio de la lesión. Su vida media en la sangre es de aproximadamente 8 a 10 días, tras los cuales son eliminadas por el bazo.
Estructura de las plaquetas
Aunque las plaquetas no son células completas porque carecen de núcleo, poseen una estructura interna compleja que les permite cumplir sus funciones hemostáticas:
- Membrana plasmática: contiene glucoproteínas en su superficie (como la GPIIb/IIIa y la GPIb) que actúan como receptores para el factor de von Willebrand, el colágeno y el fibrinógeno, permitiendo la adhesión y agregación plaquetaria
- Sistema canalicular abierto: una red de canales conectados con el exterior que aumenta la superficie de la plaqueta y facilita la liberación del contenido granular
- Sistema tubular denso: almacén de calcio intracelular, esencial para la activación plaquetaria
- Gránulos alfa: contienen factores de coagulación (factor V, fibrinógeno, factor de von Willebrand), factores de crecimiento (PDGF, TGF-β) y proteínas adhesivas
- Gránulos densos: almacenan ADP, ATP, serotonina y calcio, sustancias que amplifican la activación plaquetaria y promueven la vasoconstricción
- Citoesqueleto: formado por microtúbulos y filamentos de actina que mantienen la forma discoide en reposo y permiten el cambio de forma durante la activación
- Mitocondrias: proporcionan energía mediante metabolismo aeróbico y anaeróbico
Producción de plaquetas (trombopoyesis)
Las plaquetas se producen en la médula ósea mediante un proceso denominado trombopoyesis. Este proceso comienza con las células madre hematopoyéticas, que se diferencian en megacarioblastos y luego maduran hasta convertirse en megacariocitos, las células más grandes de la médula ósea, con un diámetro de hasta 100 micrómetros.
Los megacariocitos experimentan un proceso único llamado endomitosis, en el que duplican su ADN sin dividir el citoplasma, alcanzando una ploidía de hasta 64N. Este aumento de material genético permite producir grandes cantidades de proteínas y gránulos. Cuando el megacariocito madura, extiende prolongaciones citoplasmáticas llamadas proplaquetas hacia los sinusoides de la médula ósea, donde se fragmentan liberando entre 1.000 y 3.000 plaquetas por cada megacariocito.
La principal hormona reguladora de la producción plaquetaria es la trombopoyetina (TPO), producida principalmente en el hígado. Cuando el número de plaquetas disminuye, los niveles de TPO aumentan, estimulando la producción de más megacariocitos y plaquetas. Este mecanismo de retroalimentación mantiene los niveles plaquetarios dentro del rango normal.
Función de las plaquetas
La función principal de las plaquetas es la hemostasia, es decir, detener el sangrado cuando se produce una lesión vascular. Este proceso se desarrolla en varias etapas coordinadas:
- Adhesión plaquetaria: cuando un vaso sanguíneo se daña y expone el colágeno subendotelial, las plaquetas se adhieren al sitio de la lesión mediante la interacción entre la glucoproteína GPIb de su membrana y el factor de von Willebrand unido al colágeno
- Activación plaquetaria: las plaquetas adheridas cambian de forma discoide a esférica con pseudópodos, y liberan el contenido de sus gránulos (ADP, tromboxano A2, serotonina), que activan a más plaquetas circulantes
- Agregación plaquetaria: las plaquetas activadas se unen entre sí a través de puentes de fibrinógeno que conectan los receptores GPIIb/IIIa, formando el tapón plaquetario primario
- Participación en la coagulación: la superficie de las plaquetas activadas proporciona una plataforma fosfolipídica donde se ensamblan los factores de la cascada de coagulación, acelerando la generación de trombina y la formación de fibrina que estabiliza el coágulo
- Retracción del coágulo: las plaquetas contraen el coágulo mediante sus filamentos de actina-miosina, compactándolo y aproximando los bordes de la herida
- Reparación tisular: los factores de crecimiento liberados por las plaquetas (PDGF, TGF-β, VEGF) estimulan la proliferación celular y la regeneración del tejido dañado
Valores normales de plaquetas
El recuento normal de plaquetas en sangre se sitúa entre 150.000 y 400.000 plaquetas por microlitro (µL) de sangre. Este valor se determina mediante un hemograma completo, una de las pruebas de laboratorio más solicitadas. Algunos aspectos importantes sobre los valores plaquetarios:
- Valores normales: 150.000 – 400.000/µL. Dentro de este rango, la hemostasia funciona correctamente
- Trombocitopenia leve: 100.000 – 150.000/µL. Generalmente no causa síntomas y puede no requerir tratamiento
- Trombocitopenia moderada: 50.000 – 100.000/µL. Puede haber sangrado prolongado tras cirugía o traumatismos
- Trombocitopenia grave: por debajo de 50.000/µL. Riesgo significativo de sangrado espontáneo
- Trombocitopenia crítica: por debajo de 10.000-20.000/µL. Riesgo de hemorragias graves, incluyendo sangrado intracraneal
- Trombocitosis: por encima de 400.000/µL. Puede indicar una respuesta reactiva a infección, inflamación, deficiencia de hierro o un trastorno mieloproliferativo
Es importante tener en cuenta que el recuento plaquetario puede variar ligeramente según el laboratorio, la altitud geográfica, el ejercicio físico reciente y el ciclo menstrual en mujeres. Un resultado aislado fuera de rango debe confirmarse con una segunda determinación.
Enfermedades relacionadas con las plaquetas
Las enfermedades plaquetarias se clasifican según el número o la función de las plaquetas:
Trombocitopenia (plaquetas bajas)
La trombocitopenia es la disminución del recuento plaquetario por debajo de 150.000/µL. Puede producirse por tres mecanismos principales:
- Disminución de la producción: anemia aplásica, leucemia, síndromes mielodisplásicos, déficit de vitamina B12 o ácido fólico, quimioterapia, radioterapia, infecciones virales (VIH, hepatitis C)
- Aumento de la destrucción: púrpura trombocitopénica inmune (PTI), púrpura trombótica trombocitopénica (PTT), síndrome hemolítico urémico, coagulación intravascular diseminada (CID), trombocitopenia inducida por heparina
- Secuestro esplénico: el bazo agrandado (esplenomegalia) retiene un porcentaje anormalmente alto de plaquetas, reduciéndolas en la circulación
Los síntomas incluyen petequias (puntos rojos en la piel), equimosis (moretones), sangrado de encías, epistaxis (sangrado nasal), sangrado menstrual abundante y, en casos graves, hemorragias internas.
Trombocitosis (plaquetas altas)
La trombocitosis es el aumento del recuento plaquetario por encima de 400.000/µL. Se clasifica en:
- Trombocitosis reactiva (secundaria): es la forma más frecuente y se produce como respuesta a infecciones, inflamación crónica, deficiencia de hierro, sangrado agudo, esplenectomía o cáncer. Generalmente no requiere tratamiento específico y se resuelve al tratar la causa subyacente
- Trombocitemia esencial (primaria): es un trastorno mieloproliferativo crónico en el que la médula ósea produce plaquetas en exceso de forma autónoma, frecuentemente asociado a mutaciones en los genes JAK2, CALR o MPL. Puede aumentar el riesgo tanto de trombosis como de sangrado
Trombocitopatías (disfunción plaquetaria)
Las trombocitopatías son trastornos en los que el número de plaquetas es normal pero su función está alterada:
- Enfermedad de von Willebrand: el trastorno hemorrágico hereditario más frecuente, causado por la deficiencia o disfunción del factor de von Willebrand, necesario para la adhesión plaquetaria
- Trombastenia de Glanzmann: deficiencia del receptor GPIIb/IIIa que impide la agregación plaquetaria
- Síndrome de Bernard-Soulier: deficiencia del receptor GPIb que impide la adhesión plaquetaria al subendotelio
- Defectos del almacenamiento: alteraciones en los gránulos plaquetarios que reducen la capacidad de activación
- Disfunción plaquetaria adquirida: causada por medicamentos como aspirina, clopidogrel, antiinflamatorios no esteroideos (AINEs) o uremia
Cuando las plaquetas están por debajo de 150.000/µL se denomina trombocitopenia. Si la disminución es leve, puede no causar síntomas. Sin embargo, cuando descienden por debajo de 50.000/µL aumenta el riesgo de sangrado espontáneo, manifestándose como petequias en la piel, moretones sin causa aparente, sangrado de encías o nariz. Por debajo de 10.000-20.000/µL existe riesgo de hemorragias graves. El tratamiento depende de la causa e incluye desde observación hasta medicamentos, transfusiones de plaquetas o esplenectomía.
Las plaquetas elevadas (trombocitosis) pueden ser peligrosas dependiendo de la causa. La trombocitosis reactiva, causada por infecciones o inflamación, generalmente no produce complicaciones y se resuelve al tratar la causa. La trombocitemia esencial, un trastorno de la médula ósea, puede aumentar el riesgo de formación de coágulos (trombosis) e incluso paradójicamente de sangrado cuando las plaquetas superan 1.000.000/µL. Es importante determinar la causa de la elevación para definir el tratamiento adecuado.
Aunque ningún alimento por sí solo puede tratar una trombocitopenia significativa, una dieta equilibrada favorece la producción plaquetaria. Los alimentos ricos en vitamina B12 (carnes, huevos, lácteos), ácido fólico (vegetales de hoja verde, legumbres), hierro (carnes rojas, espinacas, lentejas) y vitamina C (cítricos, kiwi, pimientos) contribuyen a la formación normal de células sanguíneas. También se recomienda evitar el alcohol, que puede suprimir la producción de plaquetas en la médula ósea.
La aspirina (ácido acetilsalicílico) inhibe de forma irreversible la enzima ciclooxigenasa-1 (COX-1) en las plaquetas, bloqueando la producción de tromboxano A2, una sustancia necesaria para la activación y agregación plaquetaria. Como las plaquetas carecen de núcleo, no pueden sintetizar nueva COX-1, por lo que el efecto dura toda la vida de la plaqueta (8-10 días). Por esta razón, una sola dosis de aspirina tiene un efecto antiagregante prolongado y se utiliza a dosis bajas para prevenir infartos y accidentes cerebrovasculares.
Las plaquetas tienen una vida media de aproximadamente 8 a 10 días en la circulación sanguínea. Después de este periodo, son eliminadas principalmente por los macrófagos del bazo y, en menor medida, del hígado. El organismo renueva constantemente las plaquetas: la médula ósea produce alrededor de 100.000 millones de plaquetas nuevas al día para mantener un recuento estable. Si la destrucción aumenta o la producción disminuye, el recuento plaquetario desciende.
Una transfusión de plaquetas consiste en administrar plaquetas de un donante a un paciente con trombocitopenia grave o disfunción plaquetaria. Se indica generalmente cuando el recuento es inferior a 10.000/µL con riesgo de sangrado espontáneo, antes de procedimientos invasivos con plaquetas por debajo de 50.000/µL, o en sangrado activo con trombocitopenia. Las plaquetas transfundidas tienen una vida útil corta y deben administrarse rápidamente tras su obtención. Cada unidad eleva el recuento en aproximadamente 30.000-50.000/µL.
La púrpura trombocitopénica inmune (PTI) es un trastorno autoinmune en el que el sistema inmunitario produce anticuerpos que atacan y destruyen las propias plaquetas, provocando trombocitopenia. Puede ser aguda (frecuente en niños tras una infección viral, generalmente autolimitada) o crónica (más común en adultos). Los síntomas incluyen petequias, equimosis y sangrado mucoso. El tratamiento incluye corticosteroides, inmunoglobulina intravenosa, agonistas del receptor de trombopoyetina y, en casos refractarios, esplenectomía o rituximab.
Aunque ambos previenen la formación de coágulos, actúan de manera diferente. Los antiagregantes plaquetarios (aspirina, clopidogrel) impiden que las plaquetas se adhieran y se agreguen entre sí, y se utilizan principalmente para prevenir trombosis arterial (infartos, ictus). Los anticoagulantes (heparina, warfarina, rivaroxabán) interfieren con los factores de la cascada de coagulación que forman la red de fibrina, y se usan principalmente para prevenir trombosis venosa y embolias. En algunas situaciones clínicas, como los síndromes coronarios agudos, se combinan ambos tipos de medicamentos.