¿Qué es la enfermedad de Parkinson?
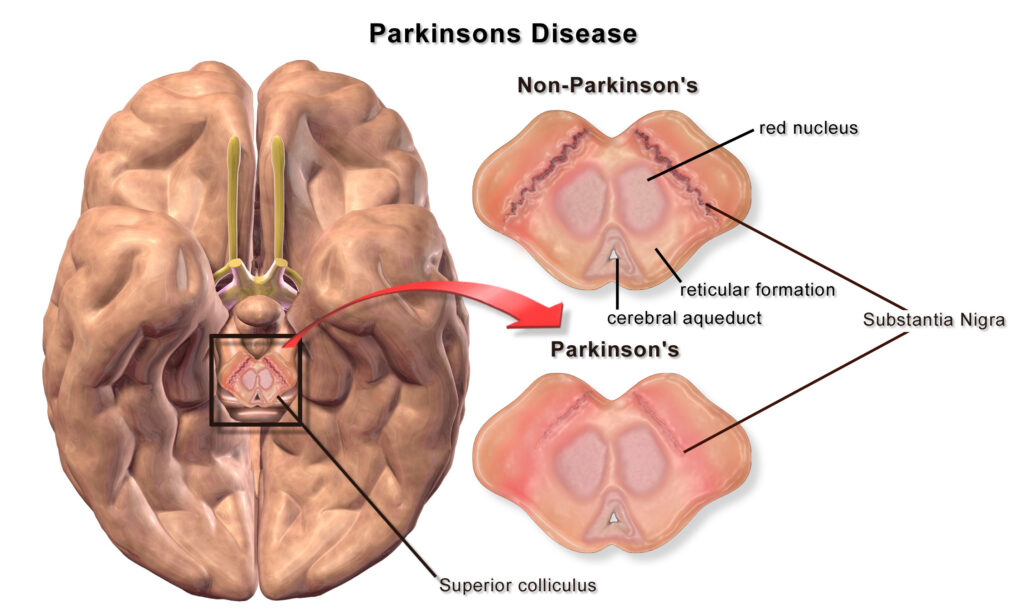
La enfermedad de Parkinson es una enfermedad neurodegenerativa progresiva que afecta principalmente al sistema nervioso central. Se caracteriza por la pérdida gradual de neuronas dopaminérgicas en la sustancia negra, una región del mesencéfalo que juega un papel clave en el control del movimiento. La dopamina es un neurotransmisor esencial para la coordinación y fluidez de los movimientos; cuando su producción disminuye por debajo del 60-80%, aparecen los síntomas motores típicos.
La muerte neuronal está asociada a la acumulación de una proteína anómala llamada alfa-sinucleína que forma agregados denominados cuerpos de Lewy dentro de las neuronas, interrumpiendo su funcionamiento.
Causas y factores de riesgo
La gran mayoría de los casos (90-95%) son idiopáticos, es decir, sin causa conocida. Se produce una interacción entre factores genéticos y ambientales:
Factores de riesgo
- Edad: el principal factor. La prevalencia aumenta drásticamente a partir de los 60 años. La edad media de diagnóstico es de 60-65 años.
- Sexo masculino: los hombres tienen 1,5 veces más riesgo.
- Genética: mutaciones en genes como LRRK2, PINK1, Parkin, SNCA, GBA. Representan el 10-15% de los casos (Parkinson familiar).
- Exposición a pesticidas y herbicidas (rotenona, paraquat).
- Exposición a metales pesados (manganeso, plomo).
- Traumatismos craneoencefálicos repetidos.
- Antecedentes de melanoma.
Factores protectores
- Consumo de cafeína (café)
- Actividad física regular
- Tabaquismo (paradójicamente, aunque su consumo no se recomienda por sus múltiples perjuicios)
Síntomas
Síntomas motores (la tétrada clásica)
- Temblor en reposo: el signo más conocido. Comienza habitualmente en una mano, con el característico movimiento de «contar monedas» o «hacer una pelota». Disminuye con el movimiento voluntario y desaparece durante el sueño.
- Bradicinesia: lentitud de los movimientos voluntarios. Es el síntoma más incapacitante: caminar despacio, dificultad para los movimientos finos (abotonarse, escribir), amimia (cara inexpresiva).
- Rigidez muscular: resistencia a la movilización pasiva de las extremidades («rigidez en rueda dentada»). Produce dolor y limitación funcional.
- Inestabilidad postural: aparece en etapas más avanzadas; tendencia a caer hacia atrás (retropulsión).
Síntomas no motores
Pueden preceder a los síntomas motores en años y son fundamentales para la calidad de vida:
- Hiposmia (pérdida del olfato): puede aparecer hasta 10 años antes del diagnóstico.
- Estreñimiento crónico.
- Trastorno conductual del sueño REM: actuar físicamente los sueños (gritar, golpear).
- Depresión y ansiedad.
- Deterioro cognitivo (en estadios avanzados, demencia).
- Hipotensión ortostática (mareos al levantarse).
- Sialorrea (babeo excesivo).
- Disfagia (dificultad para tragar).
- Disartria (voz monótona, baja y difícil de entender).
- Disfunción urinaria, disfunción sexual.
- Dolor.
Diagnóstico
El diagnóstico del Parkinson es fundamentalmente clínico, basado en la presencia de los síntomas motores cardinales:
- Historia clínica y exploración neurológica detallada.
- Criterios diagnósticos del MDS (Movement Disorder Society): bradicinesia + al menos temblor en reposo o rigidez.
- Respuesta a levodopa: una buena respuesta terapéutica apoya fuertemente el diagnóstico.
- RM cerebral: para excluir otras causas (hidrocefalia, lesiones vasculares, parkinsonismos secundarios).
- DAT-SPECT (DaTscan): imagen funcional que evalúa la integridad del sistema dopaminérgico. Útil en casos de duda.
- PET cerebral.
- Biopsia de piel o mucosa: para detectar alfa-sinucleína (en investigación).
Tratamiento
Actualmente no existe tratamiento que detenga la progresión, pero los fármacos disponibles son muy eficaces para controlar los síntomas motores, especialmente en las fases iniciales.
Tratamiento farmacológico
- Levodopa + carbidopa (o benserazida): el tratamiento más eficaz. La levodopa se convierte en dopamina en el cerebro. Con el tiempo pueden aparecer complicaciones motoras (fluctuaciones, discinesias).
- Agonistas dopaminérgicos: pramipexol, ropinirol, rotigotina (parche). Menos eficaces que la levodopa pero con menor riesgo de complicaciones motoras a largo plazo. Más usados en pacientes jóvenes.
- Inhibidores de la MAO-B: rasagilina, selegilina, safinamida. Potencian el efecto de la dopamina.
- Inhibidores de la COMT: entacapona, opicapona. Prolongan el efecto de la levodopa.
- Amantadina: útil para las discinesias.
Estimulación cerebral profunda (DBS)
Implantación de electrodos en el núcleo subtalámico o el globo pálido interno, conectados a un neuroestimulador subcutáneo. Es la intervención quirúrgica más eficaz para el Parkinson moderado-avanzado, mejorando significativamente el temblor, la rigidez y las fluctuaciones motoras.
Rehabilitación
- Fisioterapia: ejercicio de fuerza, equilibrio y marcha (técnica LSVT BIG).
- Logopedia: para disartria y disfagia (LSVT LOUD).
- Terapia ocupacional: adaptación del entorno y actividades cotidianas.
- Ejercicio físico regular: el taichí, el baile y la marcha nórdica han demostrado beneficios.
Prevención
No existe prevención definitiva, pero algunas medidas pueden reducir el riesgo:
- Actividad física regular durante toda la vida.
- Dieta rica en antioxidantes (frutas, verduras, aceite de oliva).
- Evitar la exposición a pesticidas y herbicidas.
- Proteger la cabeza de traumatismos.
- Consumo moderado de café (evidencia epidemiológica, no concluyente).
Preguntas frecuentes
No. El temblor esencial es el temblor más frecuente y se diferencia del Parkinson en que aparece con el movimiento (no en reposo), suele ser bilateral y no se acompaña de rigidez ni bradicinesia. Otras causas de temblor incluyen la ansiedad, el hipertiroidismo, fármacos o el consumo de cafeína.
La mayoría de los casos son esporádicos. Solo el 10-15% tienen una causa genética identificable. Tener un familiar de primer grado con Parkinson aumenta ligeramente el riesgo, pero no determina que se vaya a desarrollar la enfermedad.
Es una enfermedad de progresión lenta y variable. Con los tratamientos actuales, muchas personas mantienen una buena calidad de vida durante 10-15 años o más tras el diagnóstico. La velocidad de progresión varía mucho entre pacientes.
En estadios avanzados, aproximadamente el 30-40% de los pacientes con Parkinson desarrollan deterioro cognitivo o demencia. Es diferente al Alzheimer en su patrón, aunque comparten similitudes. La demencia en el Parkinson está relacionada con la extensión de los cuerpos de Lewy a las áreas corticales.
Con el tiempo, muchos pacientes experimentan fluctuaciones motoras: periodos en que la medicación funciona bien («on») y periodos en que los síntomas reaparecen («off»), así como movimientos involuntarios (discinesias). El ajuste de dosis, la combinación con otros fármacos y la DBS ayudan a manejar estas complicaciones.
Sí. El Parkinson de inicio joven (antes de los 50 años) representa el 5-10% de los casos y suele tener mayor componente genético. Progresa más lentamente que el de inicio tardío.
Implanta electrodos en el núcleo subtalámico conectados a un neuroestimulador. Reduce drásticamente los temblores y la rigidez en pacientes que ya no responden bien a la medicación. No es curativa pero mejora mucho la calidad de vida.
La levodopa es el precursor de la dopamina que sí cruza la barrera hematoencefálica. Es el fármaco más eficaz para controlar los síntomas motores. Con el tiempo puede provocar fluctuaciones y discinesias que complican el manejo.
Fuentes
- OMS. Parkinson disease. who.int
- MedlinePlus (NIH). Enfermedad de Parkinson. medlineplus.gov
- Mayo Clinic. Parkinson’s disease. mayoclinic.org
- National Institute of Neurological Disorders and Stroke (NIH). Parkinson’s Disease. ninds.nih.gov