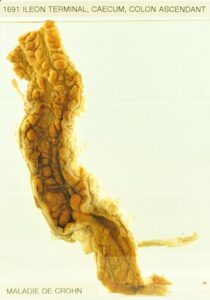
¿Qué es la enfermedad de Crohn?
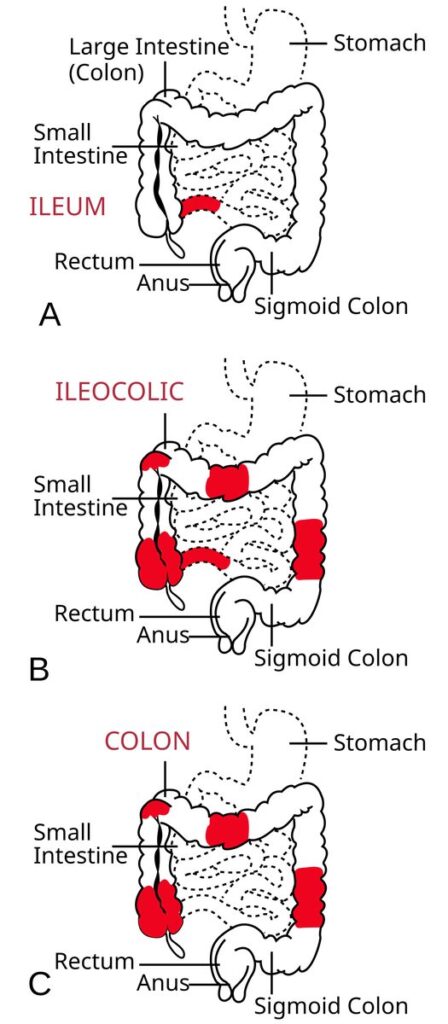
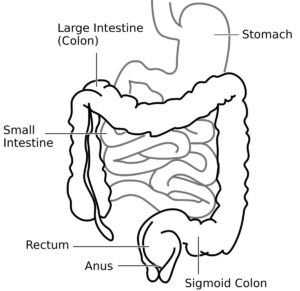
La enfermedad de Crohn es un trastorno inflamatorio crónico que puede afectar cualquier parte del tracto digestivo, desde la boca hasta el ano, aunque se localiza con mayor frecuencia en el intestino delgado (íleon) y en el inicio del intestino grueso (colon). A diferencia de otras enfermedades inflamatorias intestinales, la inflamación de Crohn puede extenderse a todas las capas de la pared intestinal, no solo a la mucosa superficial. La enfermedad se caracteriza por períodos de actividad (brotes) alternados con períodos de remisión en los que los síntomas disminuyen o desaparecen.
Causas
La causa exacta de la enfermedad de Crohn no se conoce con certeza, aunque se cree que intervienen varios factores:
- Respuesta autoinmune: el sistema inmunológico ataca por error las células sanas del tracto digestivo, provocando una inflamación crónica que daña los tejidos intestinales
- Factores genéticos: la enfermedad tiene un componente hereditario significativo y tiende a presentarse en familias; tener un padre, hermano o hijo con la enfermedad aumenta considerablemente el riesgo
- Factores ambientales: el tabaquismo duplica el riesgo de desarrollar la enfermedad y empeora su evolución
- Microbioma intestinal: alteraciones en la composición de las bacterias intestinales pueden desencadenar o agravar la respuesta inflamatoria
- Medicamentos: ciertos fármacos como los antiinflamatorios no esteroideos (AINE), antibióticos y anticonceptivos pueden aumentar el riesgo
- Dieta: una alimentación rica en grasas puede incrementar ligeramente el riesgo, aunque la dieta no es una causa directa de la enfermedad
Síntomas
Los síntomas de la enfermedad de Crohn varían según la localización y la gravedad de la inflamación. Los más frecuentes incluyen:
Síntomas digestivos principales
- Diarrea crónica: puede ser acuosa o con sangre y es uno de los síntomas más constantes de la enfermedad
- Dolor abdominal: calambres y dolor persistente, frecuentemente en la parte inferior derecha del abdomen
- Pérdida de peso involuntaria: debido a la malabsorción de nutrientes y la disminución del apetito
- Náuseas y vómitos: especialmente cuando existe obstrucción intestinal parcial
- Sangrado rectal: presencia de sangre en las heces
Síntomas extraintestinales
- Fatiga persistente: cansancio extremo que no mejora con el descanso
- Fiebre: puede aparecer durante los brotes activos de la enfermedad
- Dolor articular e inflamación: afecta especialmente a rodillas, tobillos y muñecas
- Problemas oculares: dolor, enrojecimiento y sensibilidad a la luz
- Lesiones cutáneas: protuberancias rojas y sensibles bajo la piel, especialmente en las piernas
- Anemia: por la pérdida crónica de sangre y la deficiente absorción de hierro
Diagnóstico
El diagnóstico de la enfermedad de Crohn requiere una combinación de pruebas para confirmar la presencia y extensión de la inflamación:
- Historia clínica completa: evaluación detallada de los síntomas, antecedentes familiares y factores de riesgo
- Examen físico: palpación abdominal para detectar zonas de dolor o masas, y auscultación de los ruidos intestinales
- Análisis de sangre: hemograma completo para detectar anemia e inflamación, proteína C reactiva y velocidad de sedimentación elevadas
- Análisis de heces: para descartar infecciones y medir marcadores inflamatorios como la calprotectina fecal
- Colonoscopia con biopsia: la prueba más importante, permite visualizar directamente la mucosa intestinal y tomar muestras de tejido para análisis microscópico
- Endoscopia digestiva alta: para evaluar la afectación del tracto digestivo superior
- Tomografía computarizada (TC): muestra la extensión de la inflamación, abscesos, fístulas y posibles obstrucciones
- Enterografía por resonancia magnética: ofrece imágenes detalladas del intestino delgado sin radiación
- Cápsula endoscópica: una pequeña cámara que se ingiere y toma imágenes del intestino delgado, zonas de difícil acceso con otros métodos
Tratamiento
Aunque no existe cura para la enfermedad de Crohn, el tratamiento busca controlar la inflamación, aliviar los síntomas y prevenir complicaciones:
Tratamiento farmacológico
- Aminosalicilatos: como la mesalazina, reducen la inflamación intestinal en casos leves a moderados
- Corticosteroides: prednisona y budesonida, para controlar los brotes agudos reduciendo rápidamente la inflamación
- Inmunomoduladores: azatioprina, metotrexato y 6-mercaptopurina, suprimen la respuesta inmunitaria para mantener la remisión
- Terapias biológicas: anticuerpos monoclonales como infliximab, adalimumab y vedolizumab, que bloquean moléculas específicas del sistema inmunológico responsables de la inflamación
- Antibióticos: metronidazol y ciprofloxacino, útiles cuando hay fístulas o abscesos
Reposo intestinal
En brotes graves, puede ser necesario dejar descansar el intestino mediante una dieta exclusivamente líquida o, en casos severos, nutrición enteral por sonda o nutrición parenteral intravenosa durante varias semanas.
Cirugía
Hasta el 75% de los pacientes con Crohn necesitarán cirugía en algún momento de su vida. La intervención consiste en extirpar el segmento intestinal dañado (resección) y reconectar las partes sanas. La cirugía no cura la enfermedad, ya que puede reaparecer en otras zonas del intestino, pero puede proporcionar alivio significativo de los síntomas.
Prevención
Aunque no es posible prevenir la enfermedad de Crohn, se pueden adoptar medidas para reducir la frecuencia y gravedad de los brotes:
- Dejar de fumar, ya que el tabaco duplica el riesgo de brotes y empeora la evolución de la enfermedad
- Seguir estrictamente el tratamiento prescrito por el gastroenterólogo, incluso durante los períodos de remisión
- Llevar un diario alimentario para identificar los alimentos que desencadenan o agravan los síntomas
- Realizar comidas pequeñas y frecuentes en lugar de pocas comidas abundantes
- Mantenerse bien hidratado, aumentando la ingesta de líquidos especialmente durante los brotes
- Evitar los antiinflamatorios no esteroideos (ibuprofeno, aspirina) que pueden agravar la inflamación intestinal
- Reducir el estrés mediante técnicas de relajación, ejercicio moderado y apoyo psicológico
- Acudir a las revisiones médicas periódicas para detectar precozmente posibles complicaciones
Actualmente no existe cura para la enfermedad de Crohn. Sin embargo, los tratamientos disponibles permiten controlar la inflamación y lograr períodos prolongados de remisión en la mayoría de los pacientes. Las terapias biológicas han supuesto un avance importante, consiguiendo la curación de la mucosa intestinal en muchos casos. El objetivo del tratamiento es mantener la remisión el mayor tiempo posible y preservar la calidad de vida del paciente.
Ambas son enfermedades inflamatorias intestinales, pero difieren en varios aspectos clave. La enfermedad de Crohn puede afectar cualquier parte del tracto digestivo y la inflamación atraviesa todas las capas de la pared intestinal, mientras que la colitis ulcerosa se limita al colon y el recto y solo afecta la capa más superficial (mucosa). Además, en Crohn la inflamación puede dejar zonas sanas entre las áreas afectadas, mientras que en la colitis ulcerosa la inflamación es continua.
La enfermedad de Crohn tiene un componente genético importante. Aproximadamente el 20% de las personas con esta enfermedad tienen un familiar cercano que también la padece. Se han identificado más de 200 genes asociados con un mayor riesgo, siendo el gen NOD2/CARD15 uno de los más estudiados. Sin embargo, tener estos genes no significa que se vaya a desarrollar la enfermedad necesariamente, ya que también intervienen factores ambientales y del sistema inmunológico.
No existe una dieta universal para todos los pacientes con Crohn, ya que los alimentos desencadenantes varían de una persona a otra. Sin embargo, durante los brotes es recomendable evitar alimentos ricos en fibra insoluble (palomitas de maíz, cáscaras de verduras, nueces), productos lácteos si hay intolerancia a la lactosa, alimentos grasos, bebidas carbonatadas y con cafeína, y comidas picantes. Se recomienda llevar un diario alimentario para identificar los alimentos que empeoran los síntomas individuales.
La enfermedad de Crohn puede provocar complicaciones graves si no se trata adecuadamente. Las más frecuentes incluyen obstrucción intestinal por estrechamiento de las paredes del intestino, fístulas (conexiones anormales entre el intestino y otros órganos o la piel), abscesos (acumulaciones de pus), fisuras anales, úlceras profundas, desnutrición por malabsorción de nutrientes y un mayor riesgo de cáncer colorrectal con el tiempo. También puede causar complicaciones fuera del intestino como artritis, problemas oculares y cálculos renales.
Sí, el ejercicio físico moderado es beneficioso para las personas con enfermedad de Crohn. La actividad física regular puede ayudar a reducir el estrés, mejorar el estado de ánimo, fortalecer los huesos (importantes si se toman corticosteroides), mantener un peso saludable y mejorar la función inmunológica. Se recomiendan actividades de baja a moderada intensidad como caminar, nadar, yoga o ciclismo. Durante los brotes activos, es conveniente reducir la intensidad y consultar con el médico sobre el nivel de actividad adecuado.
Las personas con enfermedad de Crohn que afecta al colon tienen un riesgo ligeramente mayor de desarrollar cáncer colorrectal en comparación con la población general. Este riesgo aumenta con la duración de la enfermedad, la extensión de la inflamación en el colon y la presencia de displasia en las biopsias. Por ello, se recomienda realizar colonoscopias de vigilancia periódicas, generalmente cada 1-2 años, a partir de los 8-10 años del diagnóstico. El tratamiento adecuado que mantiene la inflamación controlada ayuda a reducir este riesgo.
Sí, la mayoría de las mujeres con enfermedad de Crohn pueden tener embarazos exitosos y bebés sanos. Lo ideal es planificar el embarazo durante un período de remisión, ya que los brotes activos durante la gestación pueden aumentar el riesgo de complicaciones. Algunos medicamentos deben ajustarse antes del embarazo, aunque muchos tratamientos como los aminosalicilatos y ciertos biológicos se consideran seguros. Es fundamental coordinar el seguimiento entre el gastroenterólogo y el obstetra para un manejo óptimo de la enfermedad durante el embarazo.