¿Qué es el síndrome de Sjögren?
El síndrome de Sjögren se clasifica en:
- Sjögren primario (SS primario): la enfermedad se presenta de forma independiente, sin asociación con otra enfermedad autoinmune.
- Sjögren secundario: se asocia a otra enfermedad autoinmune, más frecuentemente artritis reumatoide (hasta un 30 % de los pacientes con AR pueden tener Sjögren secundario), lupus eritematoso sistémico o esclerodermia.
Según los datos publicados por los NIH, el síndrome de Sjögren afecta a entre 0,5 y 1 millón de personas en Estados Unidos. Es la segunda enfermedad autoinmune más frecuente tras la artritis reumatoide. La prevalencia global se estima en el 0,1-0,6 % de la población, con un claro predominio femenino: el 90 % de los afectados son mujeres, con un pico de diagnóstico entre los 40 y los 60 años.
Causas y factores de riesgo
- Genética: los genes HLA-DR3 y HLA-DQ2 se asocian con mayor susceptibilidad al Sjögren primario. El gen IRF5 y polimorfismos en la vía de señalización del interferón tipo I también contribuyen.
- Infecciones virales: el virus de Epstein-Barr (VEB), el HTLV-1 y el virus de la hepatitis C pueden desencadenar el Sjögren o mimetizarlo. La infección por VEB puede activar células B autorreactivas a través del mimetismo molecular.
- Interferón tipo I: la activación de la vía del interferón alfa es un mecanismo central en la patogénesis del Sjögren; muchos pacientes presentan una «firma de interferón» elevada en sangre periférica.
- Hormonas sexuales: el predominio femenino y la relación con la menopausia sugieren que los cambios hormonales modulan el riesgo y la actividad de la enfermedad.
Síntomas del síndrome de Sjögren
Manifestaciones sicca
- Xeroftalmía (ojo seco): sensación de arenilla o cuerpo extraño en los ojos, enrojecimiento, fotofobia, visión borrosa y dificultad para llorar. Puede causar queratitis punctata y úlceras corneales si no se trata.
- Xerostomía (boca seca): dificultad para masticar y tragar alimentos secos, alteración del gusto, necesidad frecuente de beber agua, sensación de ardor bucal. Favorece las caries dentales y la candidiasis oral.
- Otras sequedades: sequedad nasal, vaginal (dispareunia), de la piel y de las vías respiratorias.
Manifestaciones sistémicas
- Fatiga crónica: síntoma más frecuente y discapacitante.
- Artritis y artralgias no erosivas, simétricas.
- Parotidomegalia (aumento de las glándulas parótidas) recurrente o crónica.
- Afectación pulmonar: enfermedad pulmonar intersticial, hipertensión pulmonar.
- Nefritis tubulointersticial: acidosis tubular renal distal, nefritis.
- Neuropatía periférica: sensitiva, motora o autonómica.
- Vasculitis cutánea: púrpura palpable, urticaria.
Los pacientes con Sjögren tienen un riesgo 15-44 veces mayor de desarrollar linfoma no Hodgkin de células B (principalmente linfoma MALT de las glándulas salivales) en comparación con la población general, aunque en términos absolutos el riesgo sigue siendo bajo (~5 % a lo largo de la vida).
Diagnóstico
El diagnóstico se basa en los criterios de clasificación ACR/EULAR 2016, que integran hallazgos clínicos, histológicos, oftalmológicos y serológicos:
- Anticuerpos anti-SSA/Ro: positivos en el 70-80 % de los casos; el marcador serológico más importante y de mayor sensibilidad.
- Anticuerpos anti-SSB/La: más específicos pero menos sensibles (~50 %).
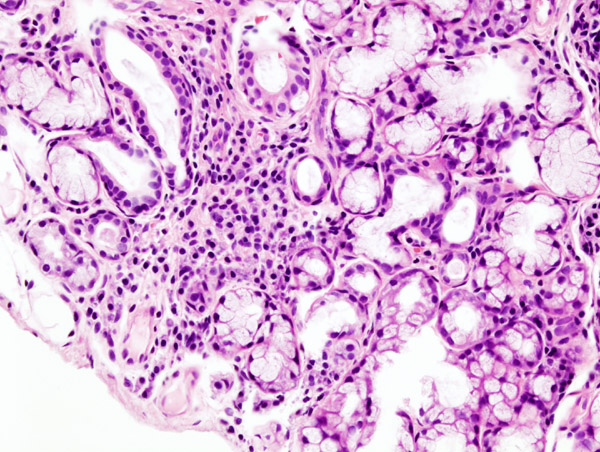
- Biopsia de glándula salival menor: el gold standard histológico; muestra focos de infiltrado linfocítico periductal (≥1 foco/4 mm² define la sialoadenitis linfocítica focal).
- Test de Schirmer: mide la producción lagrimal (positivo si <5 mm en 5 minutos).
- Tinción con rosa de Bengala o verde de lisamina: valora el daño en la superficie ocular.
Tratamiento del síndrome de Sjögren
Tratamiento sintomático sicca
El tratamiento de la sequedad sigue siendo el pilar del manejo en la mayoría de los pacientes:
- Ojo seco: lágrimas artificiales sin conservantes (varias veces al día), geles nocturnos, colirio de ciclosporina A al 0,1 % (Ikervis®) en casos moderados-graves, tapones lagrimales.
- Boca seca: saliva artificial, estimulantes de la secreción (pilocarpina, cevimelina), higiene dental estricta, flúor tópico preventivo.
Tratamiento sistémico
La hidroxicloroquina es el fármaco base, ya que mejora la fatiga, las artralgias y reduce levemente la actividad de la enfermedad. En manifestaciones sistémicas graves (vasculitis, neuropatía, nefritis, afectación pulmonar) se utilizan corticoides, rituximab (anti-CD20) e inmunosupresores (azatioprina, micofenolato).
Pronóstico
El síndrome de Sjögren primario tiene en general un pronóstico favorable. La mayoría de los pacientes tienen una enfermedad estable o de progresión lenta. La principal preocupación a largo plazo es el riesgo de linfoma, especialmente en pacientes con parotidomegalia persistente, crioglobulinemia, complemento bajo y vasculitis cutánea.
Preguntas frecuentes
No. El ojo seco es muy frecuente en la población general y tiene muchas causas (uso prolongado de pantallas, lentes de contacto, medicamentos, cambios hormonales en la menopausia, etc.). El diagnóstico de Sjögren requiere la combinación de síntomas sicca con hallazgos serológicos (anti-SSA/Ro) o histológicos específicos, y la exclusión de otras causas.
Los anticuerpos anti-SSA/Ro y anti-SSB/La pueden cruzar la placenta y causar bloqueo cardíaco congénito neonatal en el feto —una complicación rara pero grave— y lupus neonatal transitorio. Las mujeres anti-SSA/Ro positivas embarazadas deben ser monitorizadas con ecocardiografía fetal entre las semanas 16 y 26 de gestación.
La sequedad ocular y bucal son también muy frecuentes en la menopausia por la reducción de estrógenos. Para diferenciarlos es necesario realizar los tests diagnósticos específicos del Sjögren (anti-SSA/Ro, test de Schirmer, biopsia salival). La coexistencia de artritis, fatiga intensa, parotidomegalia o alteraciones analíticas debe orientar al reumatólogo.
Sí. Los ensayos clínicos más prometedores incluyen ianalumab (anti-BAFF-R), iscalimab (anti-CD40) y otros agentes dirigidos contra la vía del interferón tipo I o los linfocitos B. Aunque ninguno está aprobado específicamente para el Sjögren primario a 2025, los resultados preliminares son alentadores.
Referencias
- National Institute of Arthritis and Musculoskeletal and Skin Diseases. Sjögren’s Syndrome. NIH NIAMS.
- MedlinePlus. Sjögren’s Syndrome. U.S. National Library of Medicine.
- Mayo Clinic. Sjögren’s syndrome — Symptoms and causes. Mayo Clinic.