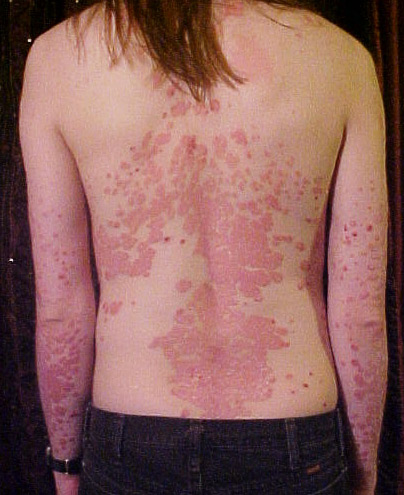
¿Qué es la psoriasis?
La psoriasis es mucho más que una enfermedad de la piel: es una enfermedad inflamatoria sistémica. En condiciones normales, los queratinocitos se renuevan cada 28-30 días. En la psoriasis, la cascada inflamatoria mediada por linfocitos T (principalmente Th17 y Th1) y citoquinas proinflamatorias (IL-17A, IL-23, TNF-α) acelera este ciclo a solo 3-4 días, provocando la acumulación de células cutáneas que forman las placas características.
La psoriasis en placas (psoriasis vulgaris) es la forma más frecuente (~80-90 % de los casos). Otras formas incluyen la psoriasis gutata, la pustulosa, la eritrodérmica y la invertida. Alrededor del 30 % de los pacientes con psoriasis desarrolla artritis psoriásica, una artropatía inflamatoria que puede causar daño articular irreversible.
Causas y factores de riesgo
- Genética: el locus PSORS1 (que incluye el gen HLA-Cw6) es el más importante. Tener un progenitor con psoriasis aumenta el riesgo a un 15 %; si ambos progenitores la tienen, sube al 50 %.
- Infecciones: la psoriasis gutata se desencadena frecuentemente por faringoamigdalitis estreptocócica, especialmente en niños y adultos jóvenes.
- Medicamentos: betabloqueantes, litio, antipalúdicos, AINEs y la retirada brusca de corticoides pueden desencadenar o agravar la psoriasis.
- Estrés psicológico: uno de los desencadenantes más frecuentemente referidos por los pacientes.
- Tabaco y alcohol: ambos se asocian con mayor riesgo y gravedad.
- Obesidad: el tejido adiposo produce citoquinas proinflamatorias que agravan la psoriasis; la pérdida de peso mejora la enfermedad.
- Traumatismo cutáneo: el fenómeno de Koebner —aparición de placas en zonas de lesión cutánea (roce, rascado, heridas)— es característico.
Síntomas de la psoriasis
- Placas eritematosas bien delimitadas, cubiertas de escamas plateadas-nacaradas, de tamaño variable.
- Prurito (picor) de intensidad variable, que puede ser muy intenso e interferir con el sueño.
- Signo de Auspitz: al raspar las escamas aparecen pequeños puntos hemorrágicos (sangrado en rocío).
- Afectación del cuero cabelludo con escamas densas.
- Uñas: pitting (hoyuelos), onicolisis (separación de la lámina), mancha en aceite, engrosamiento; presente en el 50 % de los pacientes y más frecuente en artritis psoriásica.
- Artritis psoriásica: dolor articular, rigidez matutina, dactilitis (dedo «en salchicha»), entesitis (inflamación de las inserciones tendinosas).
Diagnóstico
El diagnóstico de la psoriasis es fundamentalmente clínico, basado en el aspecto característico de las lesiones y su distribución. La biopsia cutánea puede confirmar el diagnóstico en casos dudosos: muestra acantosis (engrosamiento epidérmico), paraqueratosis, elongación de las crestas interpapilares e infiltrado linfocítico.
La gravedad se evalúa con escalas como el PASI (Psoriasis Area and Severity Index), que combina la extensión y la intensidad de las lesiones (eritema, infiltración, descamación) en una puntuación de 0 a 72. Un PASI ≥ 10-12 se considera psoriasis moderada-grave e indica candidatura a tratamiento sistémico.
Tratamiento de la psoriasis
Tratamientos tópicos
Para formas leves-moderadas: corticosteroides tópicos (primera línea), análogos de la vitamina D (calcipotriol), inhibidores de la calcineurina (tacrolimus, pimecrolimus), ácido salicílico (queratolítico), alquitrán de hulla y retinoides tópicos (tazaroteno).
Fototerapia
La fototerapia con UVB de banda estrecha (311-313 nm) es muy eficaz en psoriasis moderada y puede combinarse con tópicos. La PUVA (psoraleno + UVA) se reserva para casos seleccionados por su mayor riesgo de carcinogénesis a largo plazo.
Tratamientos sistémicos convencionales
Para psoriasis moderada-grave: metotrexato, ciclosporina, acitretina. Requieren monitorización por toxicidad hepática, renal o hematológica.
Fármacos biológicos
Han revolucionado el tratamiento de la psoriasis moderada-grave:
- Anti-TNF: adalimumab, etanercept, infliximab, certolizumab.
- Anti-IL-12/23: ustekinumab.
- Anti-IL-17A: secukinumab, ixekizumab, bimekizumab.
- Anti-IL-23: risankizumab, guselkumab, tildrakizumab (los más recientes y de mayor eficacia).
Pronóstico
La psoriasis es una enfermedad crónica con periodos de remisión y brotes. Con los tratamientos biológicos actuales, la mayoría de los pacientes con psoriasis moderada-grave pueden alcanzar piel limpia (PASI 90 o 100) y mantenerla a largo plazo. Además de la afectación cutánea, la psoriasis aumenta el riesgo de síndrome metabólico, enfermedad cardiovascular, depresión y artritis psoriásica, por lo que el abordaje integral del paciente es fundamental.
Preguntas frecuentes
No. La psoriasis es una enfermedad autoinmune, no infecciosa. No puede transmitirse por contacto directo, ropa, piscinas ni por ninguna otra vía.
La evidencia es limitada, pero la dieta mediterránea, la pérdida de peso en pacientes obesos y la reducción del consumo de alcohol se asocian con menor actividad de la enfermedad. No existe ninguna dieta que cure la psoriasis.
Los fármacos biológicos tienen un perfil de seguridad razonablemente bueno documentado en estudios a largo plazo (más de 10 años). El principal riesgo es el aumento de infecciones; por ello se requiere cribado de tuberculosis y hepatitis antes de iniciar el tratamiento. No aumentan significativamente el riesgo de tumores sólidos, aunque se evitan en pacientes con antecedentes de algunos tipos de cáncer.
Sí, de forma significativa. El estigma social, la visibilidad de las lesiones y el prurito crónico se asocian con altas tasas de ansiedad, depresión e impacto en la calidad de vida. El tratamiento efectivo de la psoriasis mejora también la salud mental. El apoyo psicológico puede ser un complemento valioso.
Referencias
- National Institute of Arthritis and Musculoskeletal and Skin Diseases. Psoriasis. NIH NIAMS.
- MedlinePlus. Psoriasis. U.S. National Library of Medicine.
- Mayo Clinic. Psoriasis — Symptoms and causes. Mayo Clinic.