¿Qué es la enfermedad de Graves?
Descrita por el médico irlandés Robert Graves en 1835, la enfermedad de Graves es única entre las enfermedades autoinmunes porque los autoanticuerpos no destruyen el órgano diana, sino que lo estimulan continuamente. Los TRAb (también llamados TSHR-Ab o anticuerpos anti-receptor de TSH estimulantes) se unen al receptor de TSH en la célula tiroidea, activando la producción de hormonas tiroideas de forma autónoma, sin la regulación hipofisaria normal.
La enfermedad de Graves afecta al 0,5 % de la población, con una incidencia 7-10 veces mayor en mujeres que en hombres, y un pico de incidencia entre los 30 y los 50 años. Además del tiroides, puede afectar a los ojos (orbitopatía de Graves) y, raramente, a la piel (mixedema pretibial).
Causas y factores de riesgo
- Genética: existe una predisposición familiar y asociación con HLA-DR3, CTLA4 y PTPN22.
- Tabaco: es un factor de riesgo importante, especialmente para desarrollar orbitopatía de Graves grave.
- Estrés: episodios de estrés intenso (duelo, separación, enfermedad grave) se han asociado al inicio de la enfermedad en personas predispuestas.
- Posparto: la reactivación inmunológica tras el parto puede desencadenar la enfermedad en mujeres con predisposición.
- Exceso de yodo: el exceso de yodo (dieta, contrastes, amiodarona) puede precipitar la enfermedad en individuos susceptibles.
- Infecciones: se ha propuesto un papel del Yersinia enterocolitica, cuyas proteínas muestran similitud con el receptor de TSH.
Síntomas de la enfermedad de Graves
Los síntomas reflejan el exceso de hormonas tiroideas en el organismo:
- Nerviosismo, ansiedad e irritabilidad.
- Taquicardia y palpitaciones (incluso en reposo); puede presentarse fibrilación auricular.
- Pérdida de peso a pesar de apetito aumentado.
- Intolerancia al calor y sudoración excesiva.
- Temblor fino de manos.
- Diarrea o deposiciones frecuentes.
- Debilidad muscular (miopatía tirotóxica), especialmente proximal.
- Insomnio y fatiga.
- Bocio difuso: agrandamiento uniforme de la tiroides.
Manifestaciones extratiroideas características:
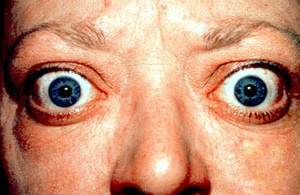
- Orbitopatía de Graves (oftalmopatía): exoftalmos (protrusión del globo ocular), retracción palpebral, diplopía, lagoftalmos. Afecta al 25-50 % de los pacientes.
- Mixedema pretibial: engrosamiento nodular de la piel en la cara anterior de las piernas; raro (<5 % de los casos).
- Acropaquia tiroidea: dedos en palillo de tambor; muy rara.
Diagnóstico
- TSH suprimida (<0,1 mUI/L) con T4 libre y/o T3 libre elevadas.
- TRAb positivos (anticuerpos anti-receptor de TSH): confirman el origen autoinmune del hipertiroidismo.
- Gammagrafía tiroidea: captación difusamente aumentada de radioyodo o tecnecio, que distingue la enfermedad de Graves de otras causas de hipertiroidismo (como el nódulo tóxico o la tiroiditis destructiva).
- Ecografía tiroidea Doppler: patrón hipervascularizado difuso («infierno tiroideo»).
Tratamiento de la enfermedad de Graves
Existen tres opciones terapéuticas principales:
Antitiroideos (tionamidas)
El metimazol (o carbimazol) y el propiltiouracilo (PTU) inhiben la síntesis de hormonas tiroideas. Se utilizan como primer tratamiento durante 12-18 meses. La tasa de remisión tras la suspensión es del 30-50 %. Los efectos secundarios incluyen agranulocitosis (rara pero grave), hepatotoxicidad (PTU) y rash.
Radioyodo (I-131)
La ablación con radioyodo destruye el tejido tiroideo y provoca hipotiroidismo (tratable con levotiroxina). Es el tratamiento definitivo más utilizado en adultos en muchos países, especialmente en EE.UU. Está contraindicado en embarazo y en orbitopatía activa grave.
Tiroidectomía total
La cirugía ofrece una resolución rápida del hipertiroidismo y del bocio, y es la opción preferida en bocios muy grandes, nódulos sospechosos, orbitopatía grave o contraindicación al radioyodo. Requiere preparación previa con antitiroideos.
Pronóstico
Con el tratamiento adecuado, el hipertiroidismo de la enfermedad de Graves se controla eficazmente en la gran mayoría de los pacientes. La orbitopatía puede requerir tratamiento independiente (inmunosupresión, radioterapia orbitaria, cirugía descompresiva). La vigilancia a largo plazo es necesaria tanto para detectar recidivas como para el seguimiento del hipotiroidismo post-tratamiento.
Preguntas frecuentes
En algunos pacientes, especialmente con hipertiroidismo leve y TRAb bajos, puede producirse una remisión espontánea. Sin embargo, sin tratamiento el hipertiroidismo puede provocar complicaciones graves (fibrilación auricular, insuficiencia cardíaca, crisis tirotóxica), por lo que siempre debe tratarse.
Son las dos enfermedades autoinmunes tiroideas más frecuentes, pero con mecanismos diferentes: Graves produce estimulación del tiroides (hipertiroidismo), mientras que Hashimoto produce destrucción del tiroides (hipotiroidismo). Sin embargo, comparten factores genéticos de predisposición y pueden coexistir en el mismo paciente o en la misma familia.
Sí. El estrés psicológico puede desencadenar brotes de la enfermedad y dificultar la remisión con antitiroideos. El manejo del estrés (técnicas de relajación, ejercicio, apoyo psicológico) es un complemento importante al tratamiento farmacológico.
Es posible, pero requiere planificación cuidadosa. El hipertiroidismo no controlado aumenta el riesgo de aborto, parto prematuro y complicaciones fetales. Durante el embarazo, el PTU es el antitiroideo de elección en el primer trimestre; se puede cambiar a metimazol en el segundo y tercero. Los TRAb pueden cruzar la placenta y causar hipertiroidismo neonatal transitorio.
El pronóstico depende de la detección temprana, el tratamiento adecuado y los factores individuales del paciente como edad, estado de salud general y comorbilidades. Con el tratamiento correcto, muchos pacientes mantienen una buena calidad de vida.
Enfermedad de Graves: hipertiroidismo autoinmune puede impactar la vida cotidiana en distintas medidas según su severidad. El manejo multidisciplinar, que incluye tratamiento médico, apoyo psicológico y ajustes en el estilo de vida, es fundamental para minimizar su impacto.
Sí, varios factores de riesgo pueden modificarse con cambios en el estilo de vida: dieta equilibrada, ejercicio regular, control del peso, abandono del tabaco y reducción del estrés contribuyen a prevenir o mejorar muchas condiciones relacionadas.
Se recomienda consultar ante síntomas persistentes, de inicio brusco o que interfieran con las actividades cotidianas. La detección temprana mejora significativamente el pronóstico en la mayoría de las condiciones.
Referencias
- National Institute of Diabetes and Digestive and Kidney Diseases. Graves’ Disease. NIH NIDDK.
- MedlinePlus. Graves Disease. U.S. National Library of Medicine.
- Mayo Clinic. Graves’ disease — Symptoms and causes. Mayo Clinic.