¿Qué es el lupus eritematoso sistémico?
El LES es la forma más grave y frecuente dentro del espectro del lupus. Se distingue del lupus discoide (confinado a la piel) y del lupus inducido por fármacos (reversible al suspender el medicamento). El LES se caracteriza por la producción de autoanticuerpos contra componentes del núcleo celular (ADN, histonas, ribonucleoproteínas), la formación de complejos inmunes circulantes y su depósito en riñones, piel, articulaciones, pleurapericardio y sistema nervioso central, activando la cascada del complemento e induciendo daño tisular.
Según los datos de los NIH, el LES afecta a aproximadamente 1,5 millones de personas en Estados Unidos y a 5 millones en todo el mundo. Es 9 veces más frecuente en mujeres que en hombres, y la incidencia es mayor en mujeres afroamericanas, hispanas y asiáticas que en mujeres caucásicas, lo que sugiere interacciones entre factores genéticos, hormonales y ambientales.
Causas y factores de riesgo
- Genética: el riesgo en gemelos idénticos es del 25-50 %, lo que confirma una base genética importante. Genes HLA-DR2, HLA-DR3 y variantes en IRF5, STAT4, BLK y PTPN22 aumentan el riesgo.
- Estrógenos: el LES es mucho más activo en mujeres en edad fértil; los estrógenos potencian la respuesta inmune de tipo B y favorecen la producción de autoanticuerpos.
- Luz ultravioleta: la exposición solar puede desencadenar brotes cutáneos y sistémicos al inducir apoptosis de queratinocitos y liberación de material nuclear que activa la respuesta autoinmune.
- Infecciones virales: el virus de Epstein-Barr (VEB) se ha asociado al desarrollo del LES por mimetismo molecular con antígenos nucleares.
- Fármacos: hidralazina, procainamida, isoniazida y otros pueden inducir un lupus farmacológico generalmente reversible.
Síntomas del lupus eritematoso sistémico
Los síntomas del LES son muy variables. Los más característicos y frecuentes incluyen:
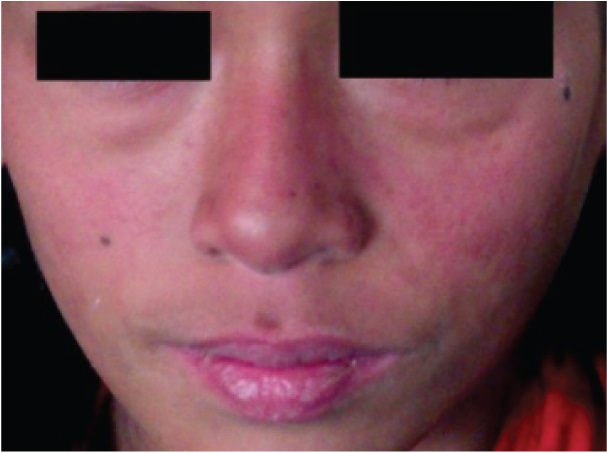
- Eritema en alas de mariposa (malar rash): eritema facial en mejillas y nariz, respetando el surco nasolabial, presente en ~50 % de los pacientes.
- Fotosensibilidad: exantema o empeoramiento tras exposición solar.
- Artritis no erosiva: poliartritis simétrica, dolorosa pero sin destrucción articular.
- Serositis: pleuritis o pericarditis con dolor torácico.
- Nefritis lúpica: afectación renal que puede manifestarse como proteinuria, hematuria o insuficiencia renal.
- Manifestaciones neuropsiquiátricas: convulsiones, psicosis, cefalea, neuropatía.
- Citopenias: anemia hemolítica, leucopenia, linfopenia, trombocitopenia.
- Úlceras orales y alopecia.
- Síntomas generales: fatiga intensa, fiebre, pérdida de peso.
Diagnóstico
El diagnóstico del LES se basa en los criterios de clasificación EULAR/ACR 2019. Requiere la presencia obligatoria de ANA positivos (título ≥1:80) como criterio de entrada, más una puntuación ≥10 puntos en un sistema que evalúa manifestaciones clínicas e inmunológicas.
Los marcadores serológicos más relevantes son:
- ANA: presentes en >95 % de los pacientes con LES, pero poco específicos.
- Anti-ADN de doble cadena (anti-dsDNA): muy específico del LES (~70 % de sensibilidad); sus títulos se correlacionan con la actividad de la enfermedad, especialmente la nefritis.
- Anti-Sm: alta especificidad para LES (~99 %), baja sensibilidad (~25 %).
- Complemento bajo (C3, C4): indicativo de actividad inflamatoria por consumo de complemento.
- Anticuerpos antifosfolípido: presentes en el síndrome antifosfolípido asociado al LES.
Tratamiento
El tratamiento del LES se adapta a la gravedad de cada paciente:
- Antipalúdicos: la hidroxicloroquina es el fármaco base en todos los pacientes con LES, ya que reduce los brotes, mejora la supervivencia y disminuye el riesgo cardiovascular y de trombosis.
- AINEs y corticoides: para el control de brotes leves-moderados (artritis, serositis, síntomas cutáneos).
- Inmunosupresores: azatioprina, micofenolato mofetilo y metotrexato para mantenimiento; ciclofosfamida iv para manifestaciones graves (nefritis proliferativa, afectación neurológica).
- Belimumab: anticuerpo monoclonal anti-BLyS aprobado para LES activo a pesar del tratamiento estándar; reduce los brotes y la dosis de corticoides.
- Anifrolumab: inhibidor del receptor de interferón tipo I aprobado en 2021 para LES moderado-grave.
Pronóstico
El pronóstico del LES ha mejorado sustancialmente en las últimas décadas: la supervivencia a 10 años supera el 90 % en países desarrollados. La mortalidad precoz se relaciona con la actividad de la enfermedad y las infecciones, mientras que la tardía se asocia principalmente al daño orgánico acumulado y las complicaciones cardiovasculares. La nefritis lúpica grave sigue siendo la manifestación de mayor impacto pronóstico.
Preguntas frecuentes
Con los tratamientos actuales, la gran mayoría de pacientes con LES tienen una esperanza de vida próxima a la de la población general. Sin embargo, sin tratamiento adecuado, las complicaciones graves —nefritis, infecciones, enfermedad cardiovascular— pueden comprometer la vida. El diagnóstico precoz y el seguimiento regular son clave para prevenir el daño orgánico irreversible.
No. El lupus es una enfermedad autoinmune, no infecciosa. No puede transmitirse de persona a persona por ninguna vía de contacto.
Sí, aunque el embarazo en el LES se considera de alto riesgo y requiere planificación cuidadosa. La enfermedad debe estar en remisión al menos 6 meses antes de la concepción. El embarazo puede desencadenar brotes, y el LES aumenta el riesgo de preeclampsia, parto prematuro y aborto. El seguimiento por un equipo multidisciplinar (reumatólogo, obstetra de alto riesgo) es imprescindible.
Los principales desencadenantes de brotes que deben evitarse son: la exposición solar sin protección (usar fotoprotector SPF 50+ y ropa protectora), el estrés emocional intenso, las infecciones no tratadas, el tabaco y algunos medicamentos (anticonceptivos orales con estrógenos en casos seleccionados, sulfonamidas, ciertos antibióticos). La hidroxicloroquina no debe suspenderse sin indicación médica.