¿Qué es la diabetes tipo 1?
A diferencia de la diabetes tipo 2 (asociada a resistencia a la insulina y estilo de vida), la DM1 es de origen autoinmune: los linfocitos T autorreactivos (CD4+ y CD8+) infiltran los islotes pancreáticos (proceso llamado insulitis) y destruyen las células beta. Los autoanticuerpos circulantes sirven como marcadores del proceso autoinmune: anticuerpos anti-insulina (IAA), anti-GAD65, anti-IA-2, anti-ZnT8. La destrucción celular progresa durante meses o años antes de que aparezcan los síntomas clínicos; cuando se pierde el 80-90 % de la masa de células beta, la hiperglucemia se hace manifiesta.
Según los datos del NIH, alrededor de 1,9 millones de personas tienen DM1 en Estados Unidos, con unos 64 000 nuevos casos diagnosticados cada año. La incidencia ha aumentado en las últimas décadas en todo el mundo, especialmente en países desarrollados, lo que sugiere la participación de factores ambientales en su génesis.
Causas y factores de riesgo
- Genética: los genes HLA de clase II (HLA-DR3-DQ2 y HLA-DR4-DQ8) confieren la mayor susceptibilidad. Los familiares de primer grado de pacientes con DM1 tienen un riesgo del 5-10 %, frente al 0,3 % en la población general.
- Infecciones virales: los enterovirus (especialmente Coxsackie B) se han asociado con el desencadenamiento de la DM1 en individuos genéticamente predispuestos.
- Microbioma: estudios en niños muestran diferencias en la composición del microbioma intestinal antes del diagnóstico de DM1, con menor diversidad bacteriana y mayor permeabilidad intestinal.
- Vitamina D: la deficiencia de vitamina D en los primeros meses de vida se ha asociado con mayor riesgo de DM1 en algunos estudios epidemiológicos.
- Alimentación temprana: la exposición precoz a proteínas de la leche de vaca y la falta de lactancia materna se han propuesto como factores de riesgo, aunque la evidencia no es concluyente.
Síntomas de la diabetes tipo 1
Los síntomas de la DM1 suelen aparecer de forma relativamente aguda (días o semanas), a diferencia de la DM2:
- Poliuria: aumento de la frecuencia y volumen de la orina (la glucosa arrastra agua al filtrado renal).
- Polidipsia: sed intensa y persistente como consecuencia de la deshidratación.
- Polifagia: hambre excesiva pese a la hiperglucemia (las células no reciben glucosa).
- Pérdida de peso inexplicada: el organismo cataboliza grasas y proteínas como fuente alternativa de energía.
- Fatiga y debilidad generalizadas.
- Visión borrosa por cambios en el cristalino relacionados con la hiperglucemia.
En casos de diagnóstico tardío, puede presentarse como cetoacidosis diabética (CAD): acidosis metabólica grave con aliento a acetona, náuseas, vómitos, dolor abdominal y alteración del nivel de conciencia, que requiere atención urgente.
Diagnóstico
El diagnóstico de diabetes se establece con cualquiera de los siguientes criterios:
- Glucemia en ayunas ≥ 126 mg/dL en dos ocasiones.
- Glucemia ≥ 200 mg/dL a las 2 horas en una prueba de tolerancia oral a la glucosa (PTOG).
- HbA1c ≥ 6,5 % en dos determinaciones.
- Glucemia ≥ 200 mg/dL con síntomas clásicos.
Para confirmar el origen autoinmune (DM1 vs. DM2) se determinan los autoanticuerpos pancreáticos (anti-GAD65 presente en >70 % de los casos) y el péptido C (bajo o indetectable en DM1, ya que refleja la producción endógena residual de insulina).
Tratamiento de la diabetes tipo 1
La DM1 requiere insulinoterapia de por vida, ya que sin insulina exógena el organismo no puede metabolizar la glucosa. Los regímenes actuales incluyen:
- Régimen basal-bolo: insulina basal (acción prolongada: glargina, detemir, degludec) más insulina de acción rápida o ultrarrápida (lispro, aspart, glulisina) antes de cada comida, ajustando la dosis según la glucemia y la ingesta de carbohidratos.
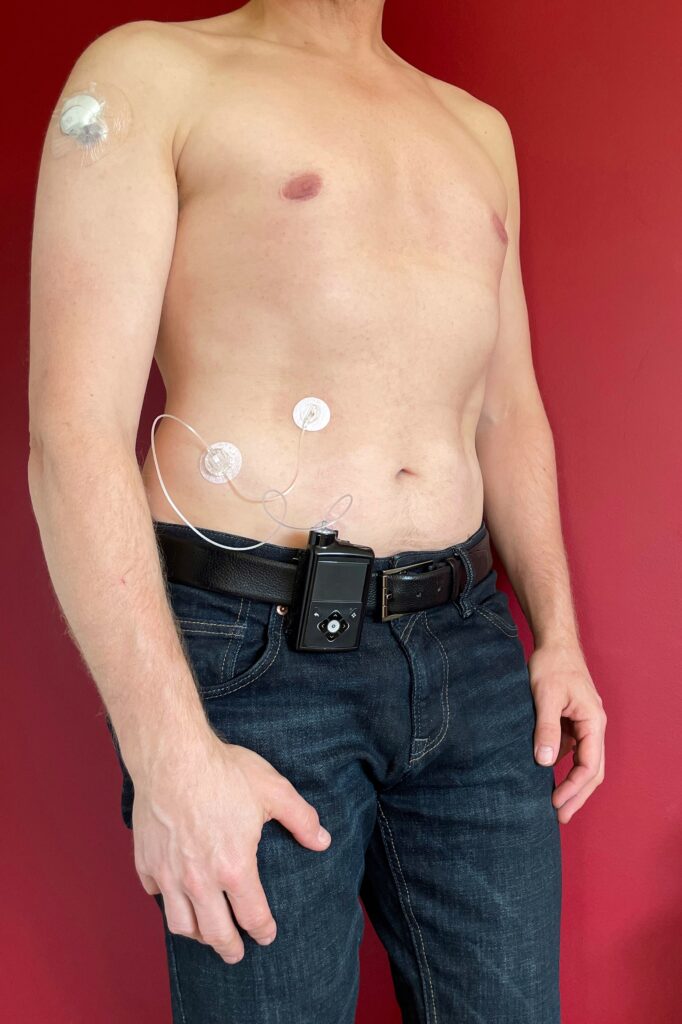
- Bomba de infusión subcutánea continua de insulina (ISCI): libera insulina de forma continua y permite bolos preprandiales; especialmente útil en pacientes con hipoglucemias frecuentes o mal control.
- Sistemas de monitorización continua de glucosa (MCG): sensores subcutáneos que miden la glucemia intersticial en tiempo real, reduciendo el riesgo de hipoglucemia.
- Páncreos artificial (asa cerrada): combinación de MCG y bomba de insulina con algoritmo automático; varios sistemas aprobados por la FDA y la EMA demuestran mejoras significativas en el control glucémico.
En 2022 se aprobó el teplizumab (anticuerpo anti-CD3), el primer fármaco capaz de retrasar la progresión a DM1 clínica en personas con DM1 estadio 2 (autoanticuerpos positivos e hiperglucemia incipiente), abriendo la puerta a la prevención de la enfermedad.
Pronóstico
Con un control glucémico óptimo (HbA1c < 7 %), las complicaciones crónicas de la DM1 —retinopatía, nefropatía, neuropatía, enfermedad cardiovascular— pueden prevenirse o retrasarse décadas. Los avances en tecnología insulínica (MCG, bombas, asa cerrada) han transformado radicalmente la calidad de vida y el pronóstico de las personas con DM1.
Preguntas frecuentes
Hasta muy recientemente no existían intervenciones preventivas validadas. La aprobación del teplizumab en 2022 marca un cambio histórico: puede retrasar la aparición de la DM1 clínica en personas con autoanticuerpos positivos. Las investigaciones en curso exploran vacunas y otras estrategias de tolerancia inmunológica para prevenir o revertir la enfermedad.
No. La DM1 requiere insulina exógena independientemente de la dieta. La alimentación saludable y el recuento de carbohidratos facilitan el control glucémico, pero ninguna dieta puede recuperar las células beta destruidas ni sustituir la insulina.
No. Aunque ambas se caracterizan por hiperglucemia, tienen mecanismos, causas, tratamientos y pronósticos completamente distintos. La DM1 es autoinmune y requiere insulina desde el diagnóstico; la DM2 es metabólica, relacionada con la resistencia a la insulina, y puede controlarse inicialmente con dieta, ejercicio y antidiabéticos orales.
Sí. Con el tratamiento adecuado, los niños con DM1 pueden practicar deporte, estudiar, viajar y participar en todas las actividades de la vida normal. La educación diabetológica de la familia y del propio niño es fundamental para el manejo seguro de la enfermedad.