¿Qué es la artritis reumatoide?
La artritis reumatoide es una enfermedad sistémica en la que el sistema inmunológico ataca la membrana sinovial —el tejido que recubre las articulaciones— produciendo una sinovitis inflamatoria crónica. Con el tiempo, el pannus sinovial (tejido de granulación inflamatorio) invade y destruye el cartílago articular y el hueso subcondral. Aunque las articulaciones son el objetivo principal, la AR puede afectar también a pulmones, corazón, ojos y vasos sanguíneos, lo que la convierte en una enfermedad verdaderamente sistémica.
La AR fue reconocida como entidad clínica diferenciada a mediados del siglo XIX. Hoy se clasifica según los criterios ACR/EULAR 2010, que integran el número de articulaciones afectadas, la serología (factor reumatoide y anti-CCP), los reactantes de fase aguda (PCR, VSG) y la duración de los síntomas.
Causas de la artritis reumatoide
La etiología exacta de la AR es multifactorial. Los principales factores implicados son:
- Predisposición genética: el alelo HLA-DR4 (epítopo compartido) está presente en el 60-70 % de los pacientes con AR seropositiva. Otros genes de riesgo incluyen PTPN22, CTLA4 y STAT4.
- Tabaco: es el principal factor de riesgo ambiental modificable. Aumenta el riesgo de AR seropositiva (anti-CCP positiva) hasta 3-4 veces, especialmente en portadores del epítopo compartido.
- Microbioma oral e intestinal: estudios recientes vinculan la periodontitis por Porphyromonas gingivalis con la generación de proteínas citrulinadas que desencadenan la respuesta anti-CCP.
- Hormonas: la menor incidencia en hombres y la mejoría durante el embarazo (con posible reactivación posparto) sugieren un papel modulador de las hormonas sexuales.
Síntomas de la artritis reumatoide
La AR suele comenzar de forma gradual con:
- Rigidez matutina de más de 1 hora de duración en las articulaciones afectadas (signo característico que la diferencia de la artrosis).
- Artritis simétrica de pequeñas articulaciones: metacarpofalángicas (MCF), interfalángicas proximales (IFP) y muñecas, con respeto habitual de las interfalángicas distales.
- Dolor, calor y tumefacción articular, con sensación de empastamiento en las MCF.
- Fatiga, pérdida de peso y febrícula como síntomas sistémicos.
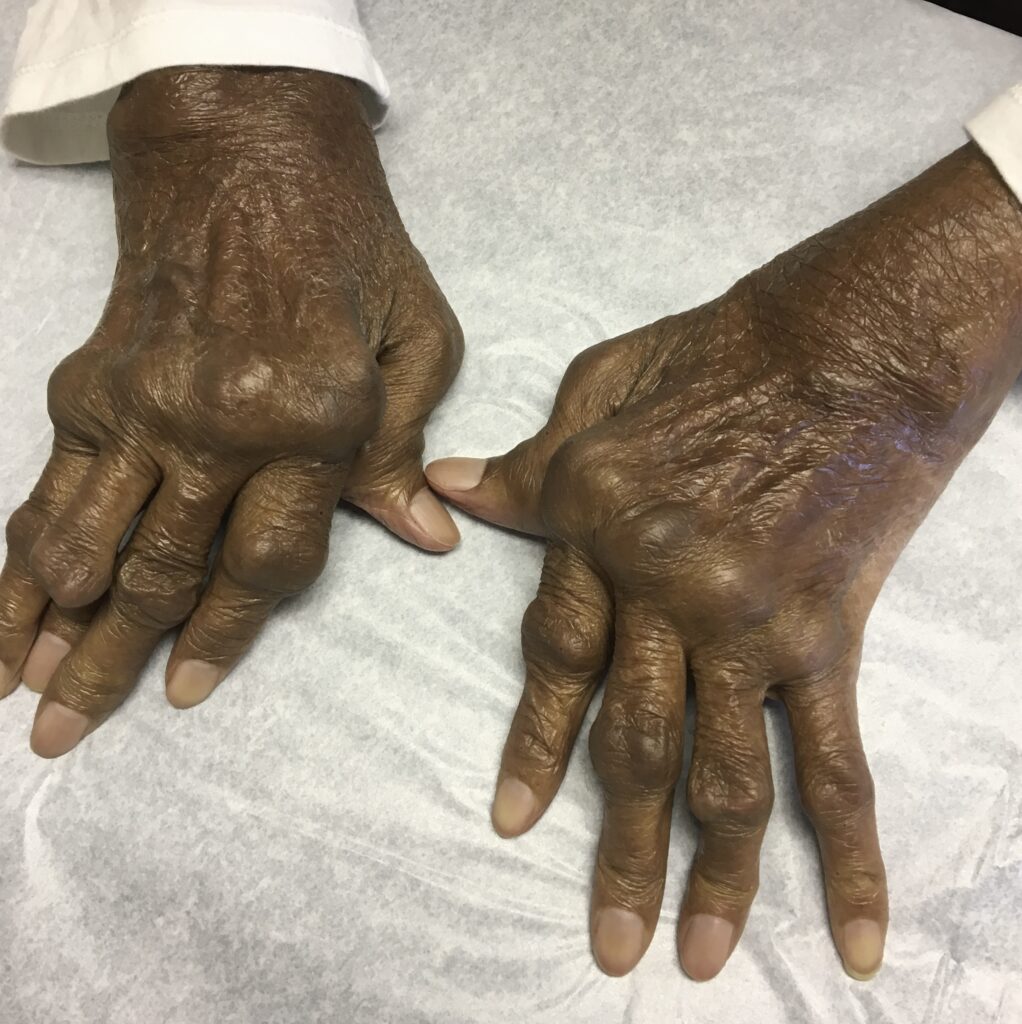
- En fases avanzadas: deformidades características como la desviación cubital de los dedos, el dedo en cuello de cisne o el dedo en ojal.
Las manifestaciones extraarticulares incluyen nódulos reumatoides (subcutáneos), enfermedad pulmonar intersticial, pericarditis, epiescleritis y síndrome de Sjögren secundario.
Diagnóstico
El diagnóstico de la AR se basa en los criterios de clasificación ACR/EULAR 2010, que puntúan de 0 a 10 según:
- Número y tamaño de las articulaciones afectadas (0-5 puntos).
- Serología: factor reumatoide (FR) y anticuerpos anti-péptido citrulinado (anti-CCP) (0-3 puntos).
- Reactantes de fase aguda: PCR y VSG (0-1 puntos).
- Duración de los síntomas: ≥6 semanas (0-1 puntos).
Una puntuación ≥6 es diagnóstica. La radiografía simple puede mostrar erosiones periarticulares y pinzamiento del espacio articular en fases avanzadas. La ecografía y la resonancia magnética detectan sinovitis y erosiones en estadios más precoces.
Tratamiento de la artritis reumatoide
El objetivo terapéutico actual es alcanzar la remisión clínica o baja actividad de la enfermedad («treat-to-target»). El esquema de tratamiento sigue una estrategia escalonada:
FAME convencionales (FAMEc)
El metotrexato (MTX) es el fármaco modificador de la enfermedad de primera línea. Se administra por vía oral o subcutánea, en dosis semanales de 15-25 mg, suplementado con ácido fólico para reducir los efectos secundarios (náuseas, toxicidad hepática). Otros FAMEc utilizados en combinación son la leflunomida, la sulfasalazina y la hidroxicloroquina.
Fármacos biológicos
Cuando el MTX solo es insuficiente, se añaden fármacos biológicos, especialmente los anti-TNF (adalimumab, etanercept, infliximab, certolizumab, golimumab). Otras opciones biológicas incluyen el abatacept (anti-CTLA4), el rituximab (anti-CD20) y el tocilizumab (anti-IL-6R).
Inhibidores de JAK
Los JAKinibs orales —tofacitinib, baricitinib, upadacitinib— son una alternativa a los biológicos en pacientes con respuesta inadecuada al MTX. Han demostrado eficacia en la reducción del daño estructural y en la mejoría funcional.
Pronóstico
El pronóstico de la AR ha mejorado enormemente con los tratamientos actuales. Un diagnóstico precoz y un tratamiento agresivo pueden prevenir el daño articular irreversible en la mayoría de los pacientes. Los factores de mal pronóstico incluyen la seropositividad (anti-CCP positivo), la actividad inflamatoria persistente, la presencia de erosiones precoces y el tabaquismo activo. La AR bien controlada no reduce significativamente la esperanza de vida, aunque el riesgo cardiovascular debe vigilarse activamente.
Preguntas frecuentes
No. La artrosis (osteoartritis) es una enfermedad degenerativa del cartílago relacionada con el envejecimiento y el desgaste mecánico, sin componente autoinmune significativo. La artritis reumatoide es una enfermedad inflamatoria autoinmune que puede aparecer a cualquier edad y afecta principalmente a las articulaciones pequeñas de forma simétrica. Los síntomas, el tratamiento y el pronóstico son completamente diferentes.
Sí. La forma pediátrica se llama artritis idiopática juvenil (AIJ). Aunque tiene características propias, comparte muchos mecanismos fisiopatológicos con la AR del adulto. Afecta a niños menores de 16 años y requiere un enfoque terapéutico adaptado a la edad, incluyendo biológicos cuando sea necesario.
Sí. El ejercicio físico regular —especialmente el de bajo impacto como la natación, el yoga o el ciclismo— está recomendado y ha demostrado mejorar la función articular, reducir el dolor y mejorar la calidad de vida. En fases de brote agudo, el reposo relativo de las articulaciones inflamadas es aconsejable, pero el sedentarismo prolongado empeora la rigidez y la pérdida de masa muscular.
El metotrexato se utiliza a dosis altas en quimioterapia, pero en la artritis reumatoide se emplea a dosis mucho más bajas (semanales, no diarias) con un perfil de seguridad muy diferente. A las dosis utilizadas en reumatología, actúa principalmente como antiinflamatorio e inmunomodulador, no como citotóxico. Los efectos secundarios son manejables y la monitorización periódica garantiza su seguridad a largo plazo.