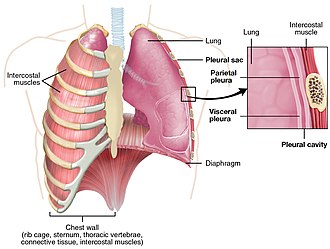
Capas de la pleura
- Pleura visceral: se adhiere íntimamente a la superficie pulmonar, incluyendo las cisuras interlobulares.
- Pleura parietal: tapiza la cara interna de la pared torácica, el diafragma y el mediastino.
Líquido pleural y presión negativa
En condiciones normales, la cavidad pleural contiene entre 5 y 15 mL de líquido por lado. La presión intrapleural es negativa (-3 a -5 cmH₂O en reposo), lo que mantiene los pulmones expandidos y facilita la entrada de aire durante la inspiración.
Neumotórax
El neumotórax ocurre cuando el aire entra en la cavidad pleural, anulando la presión negativa y provocando el colapso pulmonar. El neumotórax a tensión, donde el aire no puede salir, es una emergencia vital que requiere descompresión inmediata con aguja en el segundo espacio intercostal.
Otras patologías pleurales
El derrame pleural es la acumulación excesiva de líquido en la cavidad pleural. La pleuritis es la inflamación de la pleura que provoca dolor torácico agudo que empeora con la respiración. El mesotelioma es un tumor maligno de la pleura estrechamente asociado a la exposición al asbesto.
Curiosidades
- La cavidad pleural contiene normalmente entre 5 y 15 mL de líquido por lado, pero en un derrame pleural puede acumularse más de un litro.
- La presión intrapleural negativa no solo mantiene los pulmones expandidos, sino que también facilita el retorno venoso hacia el corazón durante la inspiración.
- El mesotelioma pleural es tan característicamente asociado al asbesto que se acepta como enfermedad profesional en trabajadores expuestos, con un período de latencia de 20-40 años.
- La pleura visceral no tiene inervación sensitiva propia; es la pleura parietal la que genera el dolor característico de la pleuritis al rozar con la respiración.
- En un neumotórax a tensión, la tráquea se desvía hacia el lado sano, un signo clínico que indica la necesidad de descompresión inmediata con aguja.
El neumotórax es la entrada de aire en la cavidad pleural, que anula la presión negativa y provoca el colapso del pulmón afectado. El neumotórax espontáneo primario afecta típicamente a varones jóvenes y delgados con bullas apicales. El tratamiento depende del tamaño: los pequeños pueden reabsorberse espontáneamente, pero los grandes requieren drenaje con tubo torácico. El neumotórax a tensión es una emergencia vital que requiere descompresión urgente.
El derrame pleural es la acumulación de líquido en exceso en la cavidad pleural. Sus causas más frecuentes son la insuficiencia cardíaca congestiva (el líquido se filtra por aumento de la presión hidrostática), la neumonía (derrame paraneumónico), el cáncer (metástasis pleurales), la tuberculosis, la cirrosis hepática y la embolia pulmonar. El análisis del líquido pleural obtenido por toracocentesis permite clasificarlo en trasudado o exudado para orientar el diagnóstico.
La pleuritis o pleurodinia es la inflamación de la pleura. Su síntoma característico es el dolor pleurítico: un dolor torácico agudo, tipo puntada, que aumenta claramente con la inspiración profunda y la tos, y que puede obligar al paciente a respirar superficialmente. Se puede acompañar de un roce pleural audible con el fonendoscopio. Las causas incluyen infecciones, embolia pulmonar, lupus eritematoso y artritis reumatoide.
El mesotelioma pleural maligno es un tumor agresivo originado en las células mesoteliales que revisten la pleura. Se asocia en más del 80% de los casos a exposición al asbesto (amianto), con un período de latencia de 20-50 años. Los síntomas iniciales son inespecíficos: disnea progresiva y dolor torácico. El pronóstico es desfavorable, con una supervivencia media de 12-18 meses tras el diagnóstico, aunque nuevas terapias con inmunoterapia están mejorando los resultados.