¿Qué es la periodontitis?
Causas y bacterias implicadas
La causa principal es la acumulación de placa bacteriana, una película pegajosa de bacterias que se forma sobre los dientes. Cuando la placa no se elimina correctamente con el cepillado, se endurece y forma sarro (cálculo dental), que irrita la encía. Bacterias como Porphyromonas gingivalis, Tannerella forsythia y Treponema denticola —conocidas como el «complejo rojo»— son las más asociadas a formas graves de periodontitis.
Síntomas
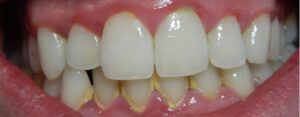
- Encías rojas, inflamadas o que sangran al cepillarse
- Encías retraídas (recesión gingival) que hacen parecer los dientes más largos
- Bolsas periodontales profundas entre el diente y la encía
- Dientes flojos o con movilidad
- Dolor al masticar
- Mal aliento persistente (halitosis)
- Separación entre dientes
Factores de riesgo
El tabaquismo es el factor de riesgo modificable más importante, ya que reduce la respuesta inmune local. Otros factores incluyen la diabetes mellitus (bidireccional: la diabetes empeora la periodontitis y viceversa), alteraciones hormonales, ciertos medicamentos que provocan agrandamiento gingival, deficiencias nutricionales y predisposición genética.
Diagnóstico y clasificación
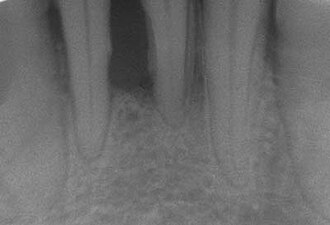
El diagnóstico se realiza mediante sondaje periodontal, que mide la profundidad de las bolsas, y radiografías para valorar la pérdida ósea. Según la clasificación de 2017 de la American Academy of Periodontology (AAP), se clasifica en estadios (I-IV) según la gravedad y en grados (A-B-C) según la velocidad de progresión.
Tratamiento periodontal
El tratamiento fundamental es el raspado y alisado radicular (RAR), un procedimiento no quirúrgico que elimina el sarro subgingival y alisa la superficie radicular para impedir la recolonización bacteriana. En estadios avanzados puede requerirse cirugía periodontal (colgajo de Widman modificado, regeneración ósea guiada). El mantenimiento periodontal periódico es esencial para prevenir recaídas.
⚕️ Importante: Si notas sangrado al cepillarte, encías retraídas o dientes móviles, consulta a tu dentista o periodoncista. La periodontitis no duele en sus estadios iniciales, por lo que las revisiones regulares son fundamentales para el diagnóstico precoz.
Referencias
- MedlinePlus – Biblioteca Nacional de Medicina de EE.UU.
- Organización Mundial de la Salud (OMS)
- Mayo Clinic
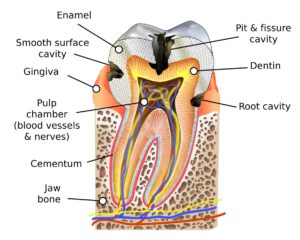
La periodontitis es la inflamación avanzada del periodonto (encía, hueso alveolar, ligamento periodontal y cemento) causada por bacterias de la placa dental. A diferencia de la gingivitis (que solo afecta la encía), la periodontitis destruye el hueso que sujeta los dientes, pudiendo causar su movilidad y pérdida. Es la principal causa de pérdida de dientes en adultos.
Los síntomas incluyen: encías rojas, inflamadas y que sangran espontáneamente o al cepillarse, mal aliento persistente (halitosis), bolsas periodontales (espacios entre diente y encía mayores de 3 mm), retracción gingival (encías que «bajan»), movilidad dentaria y en estadios avanzados separación y pérdida de dientes.
El diagnóstico es clínico y radiológico. El periodontista mide la profundidad de las bolsas periodontales con una sonda milimetrada y evalúa el sangrado al sondaje. Las radiografías periapicales y panorámica muestran la pérdida de hueso alveolar. La clasificación actual (2018) divide la periodontitis en estadios I-IV y grados A-C según severidad y progresión.
La periodontitis se asocia con diabetes (se potencian mutuamente: el mal control glucémico empeora la periodontitis y viceversa), enfermedades cardiovasculares (las bacterias periodontales contribuyen a la aterosclerosis), parto prematuro y bajo peso al nacer en embarazadas, y artritis reumatoide. Es una enfermedad de impacto sistémico.
La periodontitis no tiene cura definitiva pero sí se puede controlar y detener su progresión. El tratamiento consiste en raspado y alisado radicular (eliminar biofilm y cálculo subgingival), instrucciones de higiene oral, y en casos avanzados cirugía periodontal. Requiere mantenimiento periodontal de por vida (revisiones cada 3-6 meses).
Los principales factores de riesgo son: tabaco (el más importante: multiplica por 5-7 el riesgo), diabetes mal controlada, predisposición genética, mala higiene oral, estrés crónico, ciertos fármacos (inmunosupresores, bloqueadores del calcio), osteoporosis y factores locales como empastes desbordantes o prótesis mal ajustadas.
Sí. La periimplantitis es la infección del tejido que rodea un implante dental, equivalente a la periodontitis en dientes naturales. Causa pérdida ósea alrededor del implante y puede llevar al fracaso del mismo. Los pacientes con antecedentes de periodontitis tienen mayor riesgo de periimplantitis y requieren seguimiento más estrecho.
Prevención: cepillado correcto 2-3 veces/día con técnica de Bass, uso de hilo dental o cepillos interdentales a diario, enjuague con colutorio de clorhexidina si hay inflamación, revisiones periódicas con higienista dental (1-2 veces/año), dejar de fumar y control óptimo de la diabetes si la hay.