¿Qué es la colitis ulcerosa?
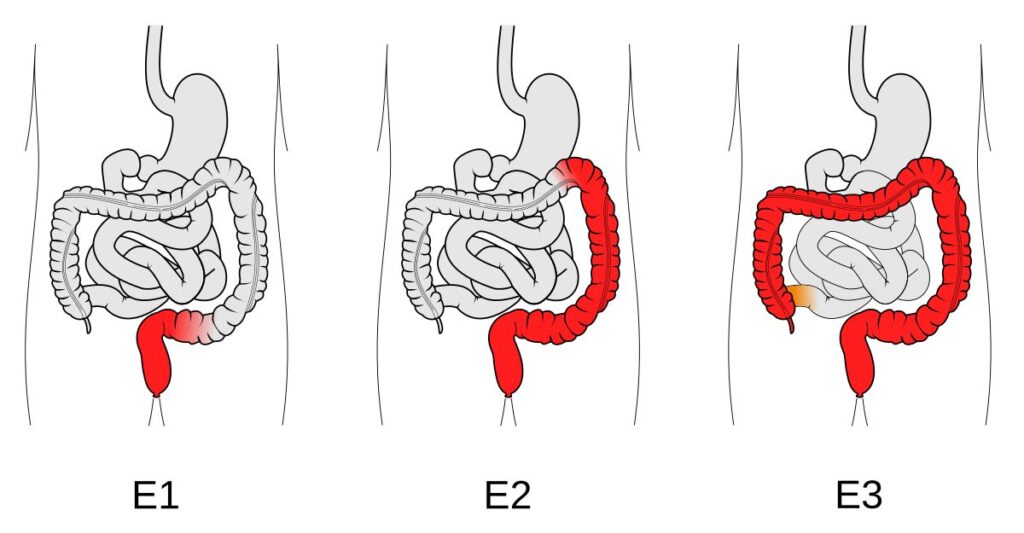
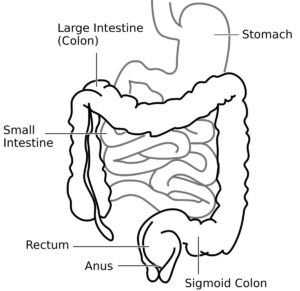
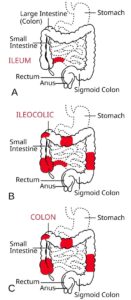
La colitis ulcerosa es una enfermedad crónica que causa inflamación y úlceras en la membrana que recubre el recto y el colon (intestino grueso). A diferencia de la enfermedad de Crohn, la inflamación se limita a la capa más superficial de la pared intestinal (la mucosa) y se extiende de forma continua desde el recto hacia arriba, sin dejar zonas sanas intermedias. Según la extensión de la inflamación, se clasifica en proctitis ulcerosa (solo el recto), colitis izquierda (recto y colon descendente) y pancolitis (todo el colon). La enfermedad cursa con períodos de brotes y remisiones.
Causas
La causa exacta de la colitis ulcerosa no se ha determinado con precisión, pero se considera una enfermedad multifactorial:
- Desregulación del sistema inmunológico: el sistema inmunitario ataca por error las células de la mucosa del colon, generando una inflamación crónica que produce las úlceras características
- Predisposición genética: la enfermedad tiende a ser hereditaria y es más frecuente en personas con familiares de primer grado afectados; se han identificado múltiples genes asociados con mayor susceptibilidad
- Factores ambientales: la dieta occidental rica en grasas y azúcares, el uso de ciertos medicamentos como los antiinflamatorios no esteroideos, y las infecciones intestinales previas pueden actuar como desencadenantes
- Alteraciones del microbioma: un desequilibrio en la flora bacteriana intestinal puede contribuir a la respuesta inflamatoria anormal en personas genéticamente predispuestas
- Estrés: aunque no causa la enfermedad, el estrés emocional puede desencadenar brotes y empeorar los síntomas existentes
Síntomas
Los síntomas de la colitis ulcerosa dependen de la extensión y la gravedad de la inflamación. Aproximadamente la mitad de los pacientes experimentan síntomas leves:
Síntomas intestinales
- Diarrea con sangre o pus: es el síntoma más característico de la colitis ulcerosa y suele ser el motivo principal de consulta
- Dolor abdominal: calambres frecuentes, especialmente en el lado izquierdo del abdomen
- Sangrado rectal: presencia de sangre roja brillante en las heces o al limpiarse
- Urgencia y tenesmo: necesidad imperiosa de defecar y sensación de evacuación incompleta
- Incontinencia fecal: en casos graves, pérdida involuntaria de heces
Síntomas sistémicos
- Fatiga severa: cansancio persistente que afecta las actividades diarias
- Pérdida de peso y apetito: debido al dolor abdominal y la malabsorción
- Fiebre: durante los brotes activos de la enfermedad
- Anemia: por la pérdida crónica de sangre a través del intestino
- Dolor articular: inflamación de las articulaciones, especialmente las grandes
- Lesiones cutáneas: úlceras en la piel y nódulos rojos dolorosos
- Problemas de crecimiento: retraso del crecimiento en niños y adolescentes afectados
Diagnóstico
El diagnóstico de la colitis ulcerosa requiere una evaluación completa que combine varias pruebas:
- Historia clínica y examen físico: evaluación detallada de los síntomas, su duración, frecuencia y antecedentes familiares de enfermedad inflamatoria intestinal
- Análisis de sangre: hemograma completo para detectar anemia, proteína C reactiva y tasa de sedimentación eritrocítica como marcadores de inflamación
- Análisis de heces: calprotectina fecal (marcador específico de inflamación intestinal), cultivos para descartar infecciones y detección de glóbulos blancos en heces
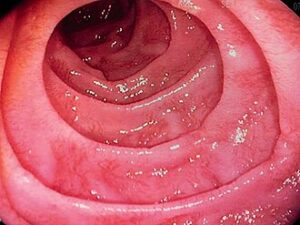
- Colonoscopia con biopsia: es la prueba diagnóstica fundamental; permite visualizar directamente la mucosa del colon, evaluar la extensión de la inflamación y tomar muestras de tejido para confirmación histológica
- Sigmoidoscopia flexible: examen del recto y colon sigmoide, útil en casos de brote agudo donde una colonoscopia completa puede ser arriesgada
- Radiografía abdominal: para descartar complicaciones como la dilatación tóxica del colon (megacolon tóxico)
- Tomografía computarizada o resonancia magnética: para evaluar la extensión de la enfermedad y descartar complicaciones
Tratamiento
El tratamiento de la colitis ulcerosa busca inducir y mantener la remisión, reducir la inflamación y prevenir complicaciones:
Tratamiento farmacológico
- Aminosalicilatos (5-ASA): mesalazina y sulfasalazina son la primera línea de tratamiento para casos leves a moderados, disponibles en comprimidos orales, supositorios y enemas
- Corticosteroides: prednisona, hidrocortisona y budesonida para controlar brotes moderados a graves, reduciendo rápidamente la inflamación
- Inmunomoduladores: azatioprina, 6-mercaptopurina y metotrexato para mantener la remisión en pacientes que no responden a los aminosalicilatos
- Terapias biológicas: infliximab, adalimumab, golimumab y vedolizumab, que actúan bloqueando moléculas específicas del sistema inmunitario
- Inhibidores de JAK: tofacitinib, una nueva opción oral para casos moderados a graves que no responden a otros tratamientos
Tratamiento quirúrgico
Aproximadamente el 25-30% de los pacientes con colitis ulcerosa necesitarán cirugía en algún momento. Las opciones incluyen:
- Proctocolectomía total con bolsa ileoanal: se extirpa todo el colon y el recto, y se crea un reservorio con el intestino delgado que se conecta al ano, permitiendo la evacuación normal
- Proctocolectomía con ileostomía: extirpación completa del colon y recto con creación de un estoma permanente en el abdomen
- Colectomía subtotal: extirpación del colon conservando el recto, como intervención de urgencia en casos de megacolon tóxico
Prevención
No es posible prevenir la aparición de la colitis ulcerosa, pero se pueden tomar medidas para reducir la frecuencia de los brotes y prevenir complicaciones:
- Seguir rigurosamente el tratamiento de mantenimiento prescrito, incluso durante los períodos de remisión
- Realizar colonoscopias de vigilancia periódicas para la detección precoz de displasia o cáncer colorrectal
- Evitar los antiinflamatorios no esteroideos (AINE) que pueden desencadenar brotes
- Mantener una dieta equilibrada, limitando los alimentos que individualmente empeoran los síntomas
- Gestionar el estrés mediante técnicas de relajación, ejercicio regular y apoyo psicológico si es necesario
- No fumar, aunque paradójicamente el tabaco parece tener un efecto protector en la colitis ulcerosa, sus riesgos para la salud superan cualquier beneficio
- Acudir a revisiones periódicas con el gastroenterólogo para ajustar el tratamiento según la evolución
- Mantener las vacunas al día, especialmente si se reciben tratamientos inmunosupresores
Preguntas frecuentes
La colitis ulcerosa puede curarse mediante la extirpación quirúrgica completa del colon y el recto (proctocolectomía). Es la única enfermedad inflamatoria intestinal que tiene una opción curativa quirúrgica. Sin embargo, la cirugía se reserva para casos que no responden al tratamiento médico o que presentan complicaciones graves. La mayoría de los pacientes logran controlar la enfermedad con medicamentos y mantener períodos prolongados de remisión sin necesidad de cirugía.
Las personas con colitis ulcerosa tienen un riesgo aumentado de desarrollar cáncer colorrectal, especialmente si la enfermedad afecta a todo el colon y lleva más de 8-10 años de evolución. El riesgo aumenta con la duración y la extensión de la enfermedad, la presencia de inflamación no controlada y los antecedentes familiares de cáncer colorrectal. Por ello, se recomienda realizar colonoscopias de vigilancia periódicas con toma de biopsias para detectar cambios precancerosos (displasia) de forma temprana.
Son enfermedades muy diferentes. La colitis ulcerosa es una enfermedad inflamatoria intestinal que produce daño visible en la mucosa del colon (úlceras, inflamación), se detecta en colonoscopia y biopsias, y puede causar complicaciones graves. El síndrome del intestino irritable (colon irritable) es un trastorno funcional sin daño orgánico visible, donde el intestino funciona de manera anormal pero no hay inflamación ni úlceras. El colon irritable no aumenta el riesgo de cáncer ni produce sangrado intestinal.
Durante los brotes activos, es recomendable evitar alimentos ricos en fibra insoluble (cereales integrales, frutas con cáscara, verduras crudas), productos lácteos si hay intolerancia a la lactosa, alimentos grasos y fritos, bebidas con cafeína y alcohol, alimentos picantes y bebidas carbonatadas. Durante la remisión, la dieta puede ser más flexible, pero es importante identificar los alimentos que individualmente provocan molestias. Se recomienda llevar un diario alimentario y consultar con un nutricionista especializado.
El megacolon tóxico es una complicación grave y potencialmente mortal de la colitis ulcerosa. Se produce cuando la inflamación severa causa una dilatación extrema del colon, que deja de funcionar normalmente. Los síntomas incluyen distensión abdominal severa, fiebre alta, taquicardia, deshidratación y deterioro general rápido. Es una emergencia médica que requiere hospitalización inmediata y tratamiento intensivo con antibióticos y corticosteroides intravenosos. Si no responde al tratamiento médico en 24-72 horas, es necesaria una cirugía de urgencia.
La colitis ulcerosa tiene un componente genético significativo. Tener un familiar de primer grado con la enfermedad aumenta el riesgo de desarrollarla entre 4 y 15 veces respecto a la población general. Se han identificado numerosos genes asociados con mayor susceptibilidad, relacionados principalmente con la regulación del sistema inmunológico. Sin embargo, la genética no es el único factor: se necesita la combinación de predisposición genética con factores ambientales para que la enfermedad se manifieste. La mayoría de las personas con antecedentes familiares no desarrollan colitis ulcerosa.
Sí, la mayoría de las personas con colitis ulcerosa pueden llevar una vida normal y activa con el tratamiento adecuado. La clave está en mantener el tratamiento de mantenimiento de forma constante, acudir a las revisiones periódicas, identificar y evitar los factores desencadenantes individuales, y adoptar hábitos de vida saludables. Muchos pacientes logran períodos prolongados de remisión en los que no experimentan síntomas. Es importante contar con apoyo psicológico si la enfermedad afecta la calidad de vida emocional.
La cirugía se considera necesaria en varios escenarios: cuando la enfermedad no responde a los tratamientos médicos disponibles (colitis refractaria), ante complicaciones graves como el megacolon tóxico, la perforación intestinal o la hemorragia masiva incontrolable, cuando se detecta displasia de alto grado o cáncer colorrectal en las biopsias de vigilancia, o cuando los efectos secundarios de los medicamentos son intolerables. La cirugía más común es la proctocolectomía con bolsa ileoanal, que permite mantener la continencia fecal.