¿Qué es la EPOC?
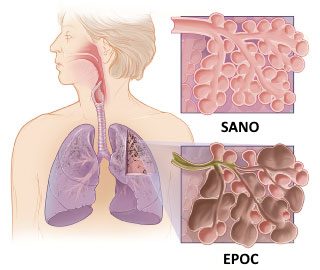
La EPOC (enfermedad pulmonar obstructiva crónica) es un grupo de enfermedades pulmonares que causan obstrucción del flujo de aire y dificultan la respiración. Las dos formas principales de EPOC son el enfisema y la bronquitis crónica. En el enfisema, los alvéolos pulmonares (pequeños sacos de aire donde se produce el intercambio de oxígeno y dióxido de carbono) se dañan y pierden su elasticidad, lo que reduce la capacidad de los pulmones para intercambiar gases. En la bronquitis crónica, el revestimiento de las vías respiratorias se inflama de forma permanente, produciendo exceso de mucosidad que obstruye el paso del aire.
La mayoría de las personas con EPOC presentan ambas condiciones simultáneamente, aunque una puede predominar sobre la otra. La enfermedad se desarrolla lentamente a lo largo de los años, y los síntomas suelen hacerse evidentes a partir de los 40 años de edad.
Causas de la EPOC
La causa principal de la EPOC es la exposición prolongada a sustancias que irritan y dañan los pulmones. Los factores causales más importantes incluyen:
- Tabaquismo: El humo del cigarrillo es la causa principal de la EPOC. Hasta el 75% de las personas con esta enfermedad son o fueron fumadores. El humo del tabaco daña progresivamente las vías respiratorias y los alvéolos pulmonares.
- Exposición al humo de segunda mano: La inhalación pasiva del humo del tabaco durante períodos prolongados también puede causar EPOC.
- Contaminación ambiental: La exposición crónica a la contaminación del aire, tanto en interiores (humo de cocinas de leña o carbón) como en exteriores, contribuye al desarrollo de la enfermedad.
- Exposición ocupacional: Ciertos polvos, químicos y vapores presentes en entornos laborales pueden dañar los pulmones a lo largo del tiempo.
- Deficiencia de alfa-1 antitripsina: En casos poco frecuentes, una condición genética que causa la deficiencia de esta proteína protectora de los pulmones puede provocar EPOC, incluso en personas jóvenes que nunca han fumado.
- Antecedentes de asma: Las personas con asma crónica mal controlada tienen un mayor riesgo de desarrollar EPOC con el tiempo.
Síntomas de la EPOC
Los síntomas de la EPOC se desarrollan gradualmente y tienden a empeorar con el tiempo. En las etapas iniciales, pueden ser leves y confundirse con un simple resfriado. Los síntomas más característicos son:
- Tos crónica: Una tos persistente que produce grandes cantidades de mucosidad (esputo), especialmente por las mañanas.
- Disnea: Dificultad para respirar que inicialmente se presenta durante el ejercicio físico, pero que progresivamente aparece incluso en reposo.
- Sibilancias: Sonidos silbantes al respirar causados por el estrechamiento de las vías respiratorias.
- Opresión en el pecho: Sensación de presión o constricción torácica.
- Infecciones respiratorias frecuentes: Mayor susceptibilidad a resfriados, gripe y neumonía.
- Fatiga: Cansancio generalizado debido al esfuerzo adicional que requiere la respiración.
- Pérdida de peso: En etapas avanzadas, la pérdida de peso involuntaria y la debilidad muscular son comunes.
- Hinchazón: Edema en tobillos, pies o piernas en casos avanzados.
Las exacerbaciones o crisis de EPOC son episodios en los que los síntomas empeoran significativamente y pueden requerir hospitalización. Estos episodios pueden ser desencadenados por infecciones respiratorias, contaminación del aire o cambios de temperatura.
Diagnóstico de la EPOC
El diagnóstico temprano de la EPOC es fundamental para ralentizar la progresión de la enfermedad. Los métodos diagnósticos incluyen:
- Espirometría: Es la prueba principal para diagnosticar la EPOC. Mide la cantidad y velocidad del aire que se puede exhalar, determinando el grado de obstrucción de las vías respiratorias.
- Radiografía de tórax: Permite visualizar cambios en los pulmones como hiperinflación o aplanamiento del diafragma.
- Tomografía computarizada (TC): Proporciona imágenes detalladas de los pulmones para detectar enfisema y evaluar la extensión del daño pulmonar.
- Gasometría arterial: Mide los niveles de oxígeno y dióxido de carbono en la sangre para evaluar la eficiencia del intercambio gaseoso.
- Prueba de alfa-1 antitripsina: Un análisis de sangre para descartar la deficiencia genética de esta proteína.
- Historial clínico: Evaluación de antecedentes de tabaquismo, exposición a contaminantes y síntomas respiratorios.
Tratamiento de la EPOC
Aunque la EPOC no tiene cura, el tratamiento puede aliviar los síntomas, reducir las exacerbaciones y mejorar la calidad de vida. Dejar de fumar es la medida más importante y efectiva para frenar la progresión de la enfermedad. Las opciones de tratamiento incluyen:
- Broncodilatadores: Medicamentos inhalados que relajan los músculos de las vías respiratorias. Pueden ser de acción corta (para alivio rápido) o de acción prolongada (para uso diario).
- Corticosteroides inhalados: Reducen la inflamación de las vías respiratorias. Se utilizan frecuentemente en combinación con broncodilatadores de acción prolongada.
- Inhibidores de la fosfodiesterasa-4: Medicamentos orales como el roflumilast que reducen la inflamación y relajan las vías respiratorias.
- Antibióticos: Se prescriben para tratar las infecciones bacterianas que pueden desencadenar exacerbaciones.
- Oxigenoterapia: Para pacientes con niveles bajos de oxígeno en sangre, el uso de oxígeno suplementario puede mejorar la calidad de vida y aumentar la supervivencia.
- Rehabilitación pulmonar: Un programa integral que incluye ejercicio físico, educación sobre la enfermedad, apoyo nutricional y técnicas de respiración.
- Cirugía: En casos graves, se pueden considerar opciones como la cirugía de reducción de volumen pulmonar, la bullectomía o el trasplante de pulmón.
- Vacunación: Las vacunas contra la gripe y la neumonía son esenciales para prevenir infecciones que pueden agravar la enfermedad.
Prevención de la EPOC
La prevención de la EPOC se centra principalmente en evitar los factores de riesgo conocidos:
- No fumar o dejar de fumar lo antes posible. Es la medida preventiva más efectiva.
- Evitar la exposición al humo de segunda mano.
- Utilizar equipos de protección respiratoria en entornos laborales con polvo, químicos o vapores.
- Reducir la exposición a la contaminación del aire interior, asegurando una ventilación adecuada en espacios donde se utilizan combustibles sólidos para cocinar o calentar.
- Vacunarse anualmente contra la gripe y mantener al día la vacuna antineumocócica.
- Realizar ejercicio físico regular para mantener la capacidad pulmonar.
- Consultar al médico ante síntomas respiratorios persistentes para un diagnóstico temprano.
No, la EPOC es una enfermedad crónica irreversible que actualmente no tiene cura. Sin embargo, con un tratamiento adecuado, la progresión de la enfermedad puede ralentizarse significativamente. Lo más importante es dejar de fumar, ya que es la única medida que ha demostrado frenar el deterioro de la función pulmonar.
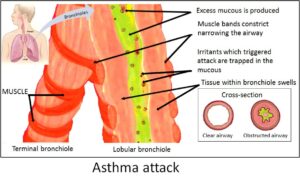
Aunque ambas enfermedades afectan las vías respiratorias, existen diferencias importantes. El asma suele comenzar en la infancia, la obstrucción de las vías aéreas es reversible y los síntomas son intermitentes. La EPOC, en cambio, generalmente aparece después de los 40 años, la obstrucción es progresiva e irreversible, y está fuertemente asociada al tabaquismo. Además, en el asma la inflamación responde bien a los corticosteroides, mientras que en la EPOC la respuesta es más limitada.
Una exacerbación es un empeoramiento agudo de los síntomas de la EPOC que va más allá de las variaciones diarias normales. Se caracteriza por un aumento de la disnea, la tos y la producción de esputo. Las exacerbaciones pueden ser desencadenadas por infecciones respiratorias, contaminación ambiental o cambios climáticos. Requieren ajustes en el tratamiento y, en casos graves, pueden necesitar hospitalización.
Sí, muchas personas con EPOC pueden vivir muchos años después del diagnóstico, especialmente si se detecta en etapas tempranas y se sigue un tratamiento adecuado. Dejar de fumar es el factor más determinante para la esperanza de vida. La rehabilitación pulmonar, el uso correcto de los medicamentos y la actividad física regular también contribuyen significativamente a mejorar tanto la calidad como la expectativa de vida.
La rehabilitación pulmonar es un programa integral diseñado para personas con enfermedades pulmonares crónicas como la EPOC. Incluye ejercicios físicos supervisados para mejorar la resistencia y la fuerza muscular, técnicas de respiración (como la respiración con labios fruncidos y la respiración diafragmática), educación sobre el manejo de la enfermedad, apoyo nutricional y soporte emocional. Se ha demostrado que mejora significativamente la calidad de vida y la capacidad funcional.
No, aunque el tabaquismo es la causa principal de la EPOC (responsable de aproximadamente el 75% de los casos), la enfermedad también puede desarrollarse en personas que nunca han fumado. La exposición prolongada a la contaminación del aire, el humo de biomasa (leña, carbón), polvos y químicos ocupacionales, así como la deficiencia genética de alfa-1 antitripsina, son otros factores que pueden causar EPOC.
El oxígeno suplementario se prescribe cuando los niveles de oxígeno en sangre caen por debajo de ciertos valores, generalmente medidos mediante gasometría arterial o pulsioximetría. Se recomienda cuando la presión parcial de oxígeno arterial es inferior a 55 mmHg o la saturación de oxígeno está por debajo del 88%. El uso de oxígeno al menos 15 horas al día ha demostrado mejorar la supervivencia y la calidad de vida en pacientes con EPOC grave e hipoxemia.
La deficiencia de alfa-1 antitripsina es una condición genética hereditaria en la que el cuerpo no produce suficiente cantidad de esta proteína, que normalmente protege los pulmones del daño causado por las enzimas inflamatorias. Sin esta protección, los pulmones se deterioran progresivamente, pudiendo causar enfisema y EPOC a edades tempranas (30-40 años), incluso en personas que nunca han fumado. Se diagnostica mediante un análisis de sangre específico y puede tratarse con terapia de reemplazo de la proteína.