¿Qué es la cirrosis hepática?
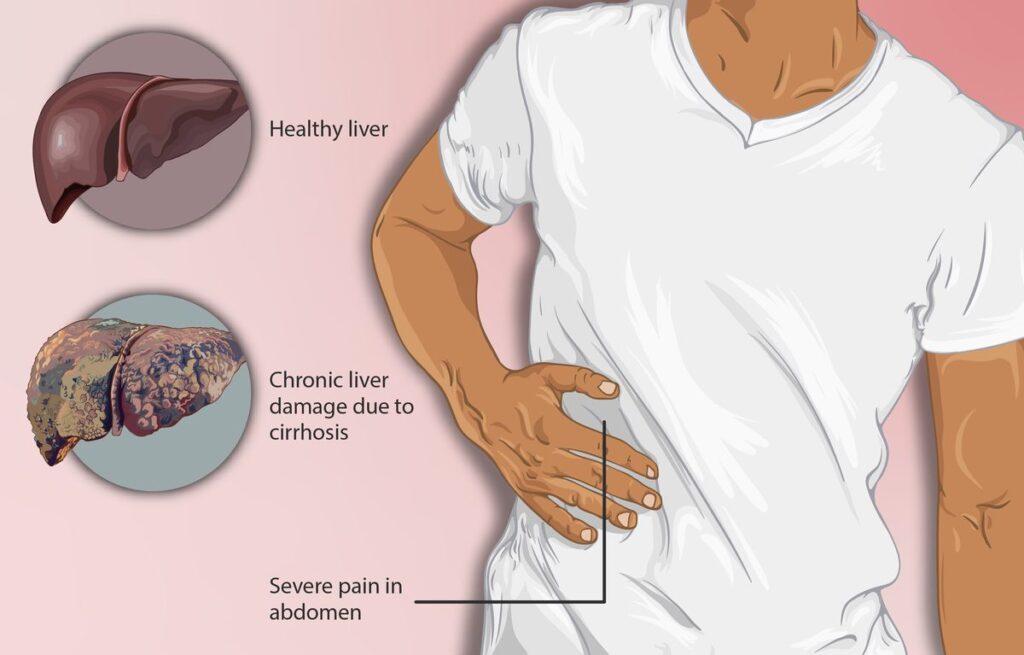
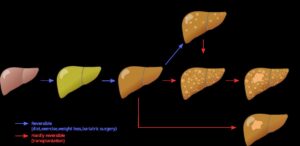
La cirrosis hepática es una enfermedad crónica del hígado caracterizada por la formación extensa de tejido cicatricial (fibrosis) que reemplaza al tejido hepático sano. Este proceso se desarrolla a lo largo de años como resultado de lesiones o enfermedades prolongadas que dañan el hígado de forma repetida. A medida que avanza la cirrosis, el hígado pierde progresivamente su capacidad para realizar funciones esenciales como producir proteínas, combatir infecciones, limpiar la sangre de toxinas, facilitar la digestión y almacenar energía.
La cirrosis se considera una etapa avanzada de fibrosis hepática. Cuando el hígado se lesiona, intenta repararse formando tejido cicatricial. Si la causa del daño no se elimina, este tejido se acumula progresivamente hasta que el hígado no puede funcionar adecuadamente, lo que se conoce como insuficiencia hepática.
Causas de la cirrosis hepática
La cirrosis puede ser provocada por diversas enfermedades y condiciones que dañan el hígado de forma crónica. Las causas más frecuentes incluyen:
- Consumo excesivo de alcohol: el alcoholismo crónico es una de las causas principales de cirrosis en todo el mundo. El alcohol daña directamente las células del hígado y provoca inflamación continua
- Hepatitis viral crónica: las infecciones por virus de la hepatitis B y C son causas muy frecuentes de cirrosis. Estos virus producen inflamación hepática persistente durante años
- Enfermedad del hígado graso no alcohólico (EHGNA): la acumulación de grasa en el hígado, asociada a obesidad, diabetes tipo 2 y síndrome metabólico, puede evolucionar a esteatohepatitis y cirrosis
- Hepatitis autoinmune: el sistema inmunitario ataca por error las células del hígado, provocando inflamación crónica
- Enfermedades de los conductos biliares: como la colangitis biliar primaria y la colangitis esclerosante primaria, que dañan los conductos biliares del hígado
- Enfermedades metabólicas hereditarias: la hemocromatosis (exceso de hierro), la enfermedad de Wilson (exceso de cobre) y el déficit de alfa-1 antitripsina pueden causar cirrosis
- Medicamentos y toxinas: el uso prolongado de ciertos fármacos o la exposición a sustancias tóxicas puede dañar el hígado
- Insuficiencia cardíaca crónica: la congestión hepática prolongada por problemas cardíacos puede provocar cirrosis cardíaca
Síntomas de la cirrosis hepática
En las etapas iniciales, la cirrosis puede no producir síntomas evidentes (cirrosis compensada). A medida que la enfermedad avanza, pueden aparecer los siguientes signos y síntomas:
- Fatiga y debilidad persistentes
- Pérdida de apetito y pérdida de peso involuntaria
- Náuseas y vómitos
- Dolor o molestia en la parte superior derecha del abdomen
- Ictericia (coloración amarillenta de la piel y los ojos)
- Hinchazón abdominal por acumulación de líquido (ascitis)
- Hinchazón de piernas y tobillos (edema)
- Formación fácil de moretones y sangrado frecuente
- Picazón intensa en la piel (prurito)
- Arañas vasculares (pequeñas venas rojas visibles en la piel)
- Enrojecimiento de las palmas de las manos (eritema palmar)
- Confusión, somnolencia y dificultad para hablar (encefalopatía hepática)
- Atrofia muscular
- Disminución del vello corporal
Diagnóstico
El diagnóstico de la cirrosis hepática se basa en una combinación de historia clínica, exploración física y pruebas complementarias:
- Análisis de sangre: pruebas de función hepática (transaminasas, bilirrubina, albúmina, tiempo de protrombina), hemograma completo y pruebas de coagulación
- Ecografía abdominal: permite visualizar el tamaño, la forma y la textura del hígado, así como detectar signos de hipertensión portal y ascitis
- Elastografía hepática (FibroScan): mide la rigidez del hígado de forma no invasiva, lo que permite estimar el grado de fibrosis
- Tomografía computarizada (TC) o resonancia magnética (RM): proporcionan imágenes detalladas del hígado y pueden detectar complicaciones como el carcinoma hepatocelular
- Biopsia hepática: aunque cada vez se utiliza menos gracias a los métodos no invasivos, sigue siendo la prueba de referencia para confirmar el diagnóstico y evaluar la gravedad de la cirrosis
- Endoscopia digestiva alta: se realiza para detectar varices esofágicas, una complicación frecuente de la cirrosis
Tratamiento
El daño causado por la cirrosis es irreversible, pero el tratamiento puede frenar la progresión de la enfermedad, manejar los síntomas y prevenir complicaciones:
- Tratamiento de la causa subyacente: suspender el consumo de alcohol, tratar la hepatitis viral con antivirales, controlar la enfermedad del hígado graso con cambios en el estilo de vida
- Diuréticos: para reducir la acumulación de líquido en el abdomen (ascitis) y las piernas
- Betabloqueantes: para reducir la presión en las venas del hígado y prevenir el sangrado de varices esofágicas
- Lactulosa y rifaximina: para prevenir y tratar la encefalopatía hepática
- Ligadura endoscópica de varices: procedimiento para tratar o prevenir el sangrado de varices esofágicas
- Paracentesis: extracción de líquido acumulado en el abdomen cuando causa molestias importantes
- Trasplante hepático: en casos de cirrosis avanzada o descompensada, el trasplante de hígado puede ser la única opción curativa
Complicaciones
La cirrosis puede derivar en complicaciones graves que requieren atención médica urgente:
- Hipertensión portal: aumento de la presión en la vena porta que lleva sangre al hígado
- Varices esofágicas y gástricas: venas dilatadas en el esófago y el estómago que pueden sangrar de forma masiva
- Ascitis: acumulación de líquido en la cavidad abdominal que puede infectarse (peritonitis bacteriana espontánea)
- Encefalopatía hepática: acumulación de toxinas en el cerebro que causa confusión, alteraciones del comportamiento y, en casos graves, coma
- Síndrome hepatorrenal: insuficiencia renal asociada a la cirrosis avanzada
- Carcinoma hepatocelular: cáncer de hígado, cuyo riesgo aumenta significativamente en pacientes con cirrosis
Prevención
- Limitar el consumo de alcohol o evitarlo por completo
- Vacunarse contra la hepatitis A y B
- Mantener un peso corporal saludable para prevenir el hígado graso
- Seguir una dieta equilibrada rica en frutas, verduras y cereales integrales
- Realizar ejercicio físico regular
- Evitar compartir agujas u objetos cortopunzantes para prevenir la hepatitis C
- Usar protección en las relaciones sexuales para prevenir infecciones virales
- Tomar medicamentos solo bajo supervisión médica, especialmente los que pueden afectar al hígado
- Acudir a revisiones médicas periódicas si se tienen factores de riesgo
No, el daño cicatricial causado por la cirrosis es irreversible. Sin embargo, si se detecta en etapas tempranas y se trata la causa subyacente (como dejar el alcohol o tratar la hepatitis), se puede frenar la progresión de la enfermedad y mantener una buena calidad de vida durante años. En casos avanzados, el trasplante hepático puede ofrecer una cura, reemplazando el hígado dañado por uno sano.
La esperanza de vida depende del estadio de la enfermedad. En la cirrosis compensada (sin complicaciones graves), los pacientes pueden vivir 10-15 años o más con el tratamiento adecuado. En la cirrosis descompensada (con ascitis, varices sangrantes o encefalopatía), la supervivencia media sin trasplante es de 2-5 años. La escala MELD y la clasificación de Child-Pugh ayudan a los médicos a estimar el pronóstico individual.
No existe una cantidad exacta, ya que la susceptibilidad varía entre personas. En general, el consumo de más de 40-80 gramos de alcohol al día (equivalente a 3-6 bebidas estándar) durante 10-15 años aumenta significativamente el riesgo. Sin embargo, algunas personas desarrollan cirrosis con cantidades menores, mientras que otros bebedores empedernidos nunca la desarrollan. Factores como el sexo femenino, la genética, la obesidad y las infecciones virales concomitantes aumentan la vulnerabilidad.
Sí, absolutamente. Muchas personas desarrollan cirrosis sin haber consumido alcohol en exceso. Las causas no alcohólicas incluyen la hepatitis viral crónica (B y C), la enfermedad del hígado graso no alcohólico (asociada a obesidad y diabetes), enfermedades autoinmunes, enfermedades metabólicas hereditarias y trastornos de los conductos biliares. De hecho, la enfermedad del hígado graso no alcohólico es actualmente una de las causas de cirrosis que más está creciendo en el mundo.
La ascitis es la acumulación anormal de líquido en la cavidad abdominal. En la cirrosis, ocurre principalmente por dos mecanismos: la hipertensión portal (aumento de presión en la vena porta) empuja líquido fuera de los vasos sanguíneos hacia el abdomen, y la disminución de albúmina producida por el hígado enfermo reduce la capacidad de la sangre para retener líquido. La ascitis causa hinchazón abdominal, dificultad para respirar y riesgo de infección (peritonitis bacteriana espontánea).
La cirrosis compensada es la fase en la que el hígado, a pesar del daño, todavía puede realizar sus funciones básicas. El paciente puede tener pocos o ningún síntoma. La cirrosis descompensada se produce cuando el hígado ya no puede mantener sus funciones normales y aparecen complicaciones como ascitis, varices esofágicas sangrantes, encefalopatía hepática o ictericia. El paso de compensada a descompensada marca un empeoramiento significativo del pronóstico.
El trasplante hepático consiste en reemplazar el hígado enfermo por un hígado sano de un donante (fallecido o vivo). Se considera cuando la cirrosis está muy avanzada y las demás opciones de tratamiento se han agotado. El proceso incluye una evaluación exhaustiva del paciente, la inclusión en lista de espera, la cirugía del trasplante y un tratamiento inmunosupresor de por vida para evitar el rechazo. Las tasas de supervivencia a los 5 años superan el 70% en la mayoría de centros especializados.
Sí, la cirrosis es el principal factor de riesgo para desarrollar carcinoma hepatocelular, el tipo más común de cáncer primario del hígado. Se estima que entre el 1% y el 8% de los pacientes con cirrosis desarrollan cáncer de hígado cada año, dependiendo de la causa subyacente. Por esta razón, los pacientes con cirrosis deben someterse a ecografías hepáticas cada 6 meses para la detección precoz del cáncer, lo que permite un tratamiento más eficaz.