¿Qué es la esclerosis múltiple?
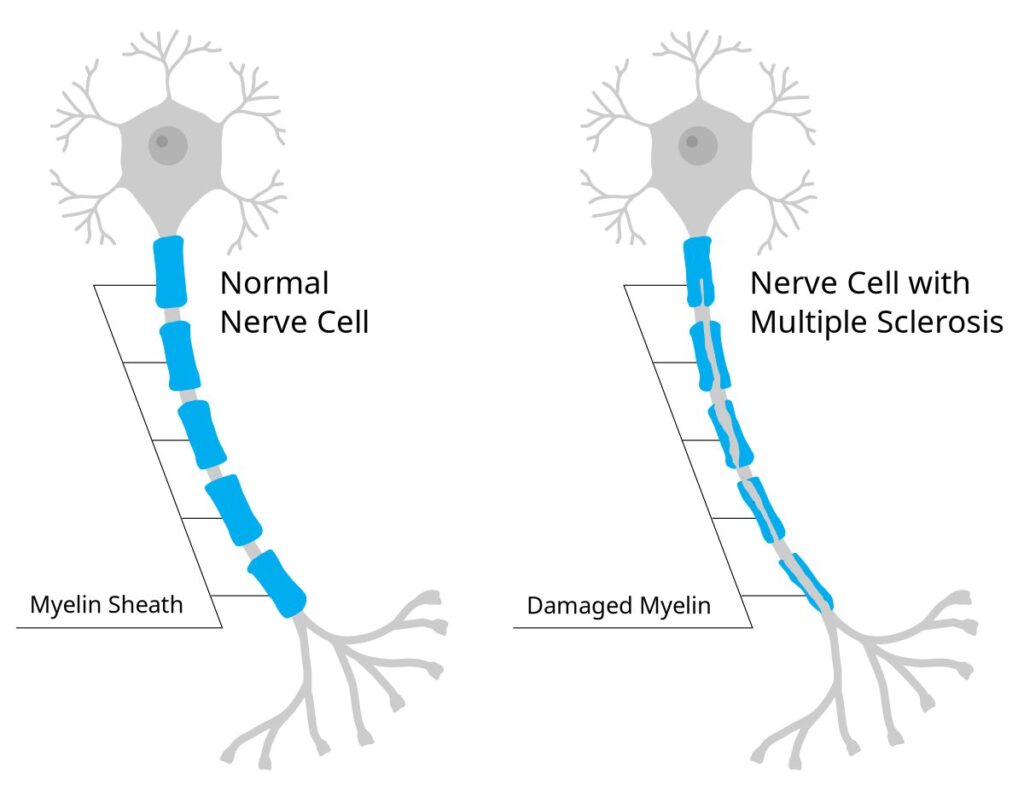
La esclerosis múltiple es una enfermedad neurológica en la que el sistema inmunitario ataca por error la mielina, la capa protectora que envuelve los axones de las neuronas en el cerebro y la médula espinal. Al dañarse esta cubierta, se forman placas de tejido cicatricial (esclerosis) que interrumpen la comunicación normal entre las células nerviosas.
Existen varios tipos de esclerosis múltiple: la remitente-recurrente (la más común, con brotes seguidos de períodos de remisión), la primaria progresiva (empeoramiento gradual desde el inicio), la secundaria progresiva (evolución de la forma remitente-recurrente hacia un deterioro continuo) y la progresiva-recurrente (progresión constante con brotes agudos).
Causas de la esclerosis múltiple
La causa exacta de la esclerosis múltiple aún no se conoce con certeza. Se considera una enfermedad autoinmune, lo que significa que el sistema inmunitario del propio cuerpo ataca sus tejidos sanos, en este caso la mielina. Entre los factores que podrían contribuir a su desarrollo se encuentran:
- Factores genéticos: tener un familiar de primer grado con EM aumenta el riesgo. Se han identificado más de 200 variantes genéticas asociadas a la enfermedad.
- Factores ambientales: la exposición insuficiente a la vitamina D y la luz solar, vivir en latitudes alejadas del ecuador y la exposición al tabaco incrementan el riesgo.
- Infecciones virales: el virus de Epstein-Barr (causante de la mononucleosis) se ha asociado de manera significativa con el desarrollo de EM.
- Sexo: las mujeres tienen entre dos y tres veces más probabilidades de desarrollar esclerosis múltiple remitente-recurrente que los hombres.
- Edad: aunque puede aparecer a cualquier edad, el diagnóstico es más frecuente entre los 20 y los 40 años.
Síntomas de la esclerosis múltiple
Los síntomas de la esclerosis múltiple varían enormemente de una persona a otra según las fibras nerviosas afectadas. Los más frecuentes incluyen:
- Problemas visuales: visión borrosa, visión doble, neuritis óptica (dolor e inflamación del nervio óptico) y movimientos oculares involuntarios.
- Fatiga: cansancio intenso y persistente que no mejora con el descanso, presente en hasta el 80 % de los pacientes.
- Alteraciones sensitivas: entumecimiento, hormigueo, sensación de pinchazos o ardor en extremidades, tronco o cara.
- Debilidad muscular: pérdida de fuerza en las extremidades, dificultad para caminar y problemas de coordinación y equilibrio.
- Espasticidad: rigidez y espasmos musculares, especialmente en las piernas.
- Problemas cognitivos: dificultad para concentrarse, pérdida de memoria a corto plazo y alteración en la velocidad de procesamiento de la información.
- Trastornos del habla: disartria (dificultad para articular palabras) y disfagia (dificultad para tragar).
- Problemas urinarios e intestinales: urgencia miccional, incontinencia, estreñimiento o dificultad para vaciar la vejiga por completo.
- Dolor: dolor neuropático, signo de Lhermitte (sensación de descarga eléctrica al flexionar el cuello) y dolor musculoesquelético.
- Alteraciones emocionales: depresión, ansiedad y cambios de humor.
Diagnóstico de la esclerosis múltiple
No existe una prueba única para diagnosticar la esclerosis múltiple. El diagnóstico se basa en una combinación de criterios clínicos y pruebas complementarias:
- Historia clínica y exploración neurológica: el médico evalúa los síntomas, los reflejos, la coordinación, el equilibrio, la visión y la sensibilidad del paciente.
- Resonancia magnética (RM): es la prueba más importante, ya que permite visualizar las lesiones desmielinizantes en el cerebro y la médula espinal. Se utiliza con gadolinio para distinguir lesiones activas de antiguas.
- Punción lumbar: el análisis del líquido cefalorraquídeo puede revelar la presencia de bandas oligoclonales, indicativas de actividad inmunológica anormal en el sistema nervioso central.
- Potenciales evocados: miden la velocidad de conducción de los impulsos nerviosos y pueden detectar lesiones que no producen síntomas evidentes.
- Análisis de sangre: se realizan para descartar otras enfermedades que puedan presentar síntomas similares, como lupus, enfermedad de Lyme o deficiencia de vitamina B12.
Los criterios de McDonald, revisados por última vez en 2017, son los estándares utilizados internacionalmente para confirmar el diagnóstico de EM. Requieren demostrar diseminación de las lesiones en el tiempo y en el espacio.
Tratamiento de la esclerosis múltiple
Actualmente no existe cura para la esclerosis múltiple, pero hay tratamientos que pueden modificar el curso de la enfermedad, controlar los brotes y aliviar los síntomas:
- Tratamientos modificadores de la enfermedad (TME): medicamentos como interferón beta, acetato de glatirámero, fingolimod, natalizumab, ocrelizumab y otros reducen la frecuencia y gravedad de los brotes y ralentizan la progresión de la discapacidad.
- Tratamiento de los brotes: los corticosteroides intravenosos (metilprednisolona) se usan para reducir la inflamación durante los episodios agudos. En casos graves, se puede recurrir a la plasmaféresis.
- Tratamiento sintomático: fármacos específicos para la espasticidad (baclofeno, tizanidina), la fatiga (amantadina), el dolor neuropático (gabapentina, pregabalina) y los problemas urinarios.
- Rehabilitación: fisioterapia para mantener la movilidad y la fuerza, terapia ocupacional para facilitar las actividades diarias, logopedia para las dificultades del habla y la deglución, y rehabilitación cognitiva.
- Terapias complementarias: ejercicio físico regular, yoga, meditación y una alimentación equilibrada pueden ayudar a mejorar la calidad de vida.
Prevención de la esclerosis múltiple
Dado que la causa exacta de la esclerosis múltiple no se conoce por completo, no existen medidas definitivas para prevenirla. Sin embargo, se han identificado estrategias que podrían reducir el riesgo o retrasar su aparición:
- Mantener niveles adecuados de vitamina D: la exposición moderada al sol y la suplementación de vitamina D se asocian con un menor riesgo de EM.
- No fumar: el tabaquismo es un factor de riesgo establecido que además acelera la progresión de la enfermedad en personas ya diagnosticadas.
- Mantener un peso saludable: la obesidad durante la adolescencia se ha asociado con un mayor riesgo de desarrollar EM.
- Ejercicio regular: la actividad física moderada favorece la salud del sistema inmunitario y mejora la calidad de vida de las personas con EM.
- Seguimiento médico: ante la aparición de síntomas neurológicos inexplicables, es fundamental acudir al neurólogo para un diagnóstico temprano, lo que permite iniciar el tratamiento lo antes posible.
Preguntas frecuentes
La esclerosis múltiple no es una enfermedad hereditaria directa, pero sí existe una predisposición genética. Tener un familiar de primer grado con EM aumenta ligeramente el riesgo, aunque la mayoría de las personas con EM no tienen antecedentes familiares de la enfermedad. Se cree que múltiples genes, combinados con factores ambientales, contribuyen al desarrollo de la EM.
Gracias a los avances en el tratamiento, la esperanza de vida de las personas con esclerosis múltiple se ha acercado considerablemente a la de la población general. En promedio, la EM puede reducir la esperanza de vida entre 5 y 10 años, pero muchos pacientes viven una vida larga y activa, especialmente si reciben tratamiento temprano y adecuado.
Los primeros síntomas más frecuentes incluyen la neuritis óptica (visión borrosa o pérdida de visión en un ojo), el entumecimiento u hormigueo en las extremidades, la fatiga intensa, la debilidad muscular y los problemas de equilibrio. Estos síntomas pueden aparecer y desaparecer, lo que a veces dificulta el diagnóstico temprano.
Sí, muchas personas con esclerosis múltiple continúan trabajando durante años después del diagnóstico. La capacidad laboral depende del tipo de EM, la gravedad de los síntomas y el tipo de trabajo. Las adaptaciones en el entorno laboral, la flexibilidad horaria y el tratamiento adecuado pueden ayudar a mantener la actividad profesional durante más tiempo.
Un brote (o recaída) es un episodio agudo de síntomas neurológicos nuevos o el empeoramiento de síntomas existentes que dura al menos 24 horas y ocurre en ausencia de fiebre o infección. La progresión, en cambio, es el empeoramiento gradual y sostenido de la discapacidad neurológica a lo largo del tiempo, independientemente de los brotes.
El embarazo generalmente tiene un efecto protector sobre la esclerosis múltiple. Durante el tercer trimestre, la tasa de brotes suele disminuir significativamente. Sin embargo, en los primeros meses después del parto puede aumentar el riesgo de recaídas. La EM no afecta la fertilidad ni aumenta el riesgo de complicaciones obstétricas significativas, aunque es importante planificar el embarazo con el neurólogo para ajustar la medicación.
Se recomienda una dieta rica en frutas, verduras, cereales integrales, pescados grasos (ricos en omega-3), aceite de oliva y alimentos ricos en vitamina D. Es aconsejable limitar el consumo de grasas saturadas, alimentos ultraprocesados, azúcares refinados y alcohol. Algunos estudios sugieren que la dieta mediterránea puede tener un efecto antiinflamatorio beneficioso para las personas con EM.
El diagnóstico temprano se basa en la combinación de la historia clínica, la exploración neurológica y pruebas complementarias. La resonancia magnética cerebral y medular es la herramienta más sensible para detectar lesiones desmielinizantes incluso antes de que produzcan síntomas. La punción lumbar y los potenciales evocados complementan el estudio. Los criterios de McDonald permiten diagnosticar la EM desde el primer episodio clínico si se cumplen ciertas condiciones en la resonancia magnética.