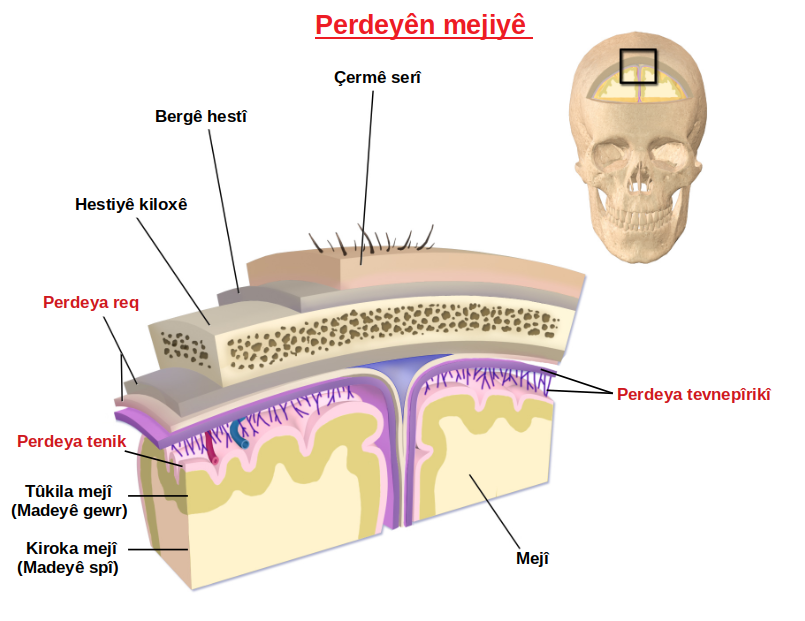
La infección puede alcanzar las meninges por vía hematógena (a través de la sangre), por contigüidad (desde focos infecciosos cercanos como otitis o sinusitis) o por inoculación directa (traumatismos, cirugía).
Tipos de meningitis
Meningitis bacteriana: La más grave. Principales agentes: Neisseria meningitidis (meningococo), Streptococcus pneumoniae (neumococo) y Haemophilus influenzae. En neonatos: Streptococcus agalactiae y E. coli.
Meningitis viral (aséptica): Más frecuente y generalmente benigna. Causada por enterovirus, herpes simple, VIH y otros virus.
Meningitis fúngica: Rara, principalmente en inmunodeprimidos. Cryptococcus neoformans es el agente más común.
Síntomas
- Tríada clásica: Fiebre alta, rigidez de nuca y alteración del nivel de consciencia
- Cefalea intensa: El síntoma más frecuente
- Fotofobia: Intolerancia a la luz
- Náuseas y vómitos: En escopetazo (sin náusea previa)
- Petequias: Manchas rojizas en piel (típico del meningococo)
- Signos meníngeos: Kernig y Brudzinski positivos
Diagnóstico
La punción lumbar es la prueba diagnóstica clave. El análisis del líquido cefalorraquídeo (LCR) permite diferenciar meningitis bacteriana (pleocitosis con predominio de neutrófilos, glucosa baja, proteínas altas) de viral (predominio linfocitario, glucosa normal). El cultivo y PCR identifican el agente causal.
Tratamiento
La meningitis bacteriana requiere antibioterapia empírica inmediata (ceftriaxona + vancomicina) antes de conocer el agente, junto con dexametasona para reducir la inflamación. La meningitis viral generalmente solo requiere tratamiento sintomático, excepto la herpética que necesita aciclovir.
Prevención
Existen vacunas contra las principales causas de meningitis bacteriana: meningococo (MenACWY, MenB), neumococo y Haemophilus influenzae tipo b (Hib). La quimioprofilaxis con rifampicina está indicada en contactos cercanos de casos de meningitis meningocócica.
Preguntas frecuentes
La meningitis bacteriana, especialmente la meningocócica, puede ser contagiosa a través de secreciones respiratorias (tos, besos, compartir vasos). Los contactos cercanos deben recibir profilaxis antibiótica.
Fiebre alta con rigidez de nuca, cefalea intensa, vómitos en escopetazo, fotofobia, confusión, somnolencia y aparición de petequias (manchas rojizas en la piel). Ante estos síntomas, acudir urgentemente al hospital.
Sí, mediante vacunación contra meningococo, neumococo y Haemophilus influenzae. Las vacunas están incluidas en el calendario vacunal infantil.
Los signos de alarma son: rigidez de nuca (incapacidad de doblar el cuello), fotofobia intensa, cefalea de inicio brusco y severa, fiebre alta con alteración del nivel de consciencia, y el signo más grave: petequias o púrpura (manchas rojas que no desaparecen al presionar). Este último indica meningococcemia y requiere atención inmediata.
Sí. Existen vacunas eficaces contra las principales causas bacterianas: meningococo B (Bexsero), meningococo ACWY, Haemophilus influenzae tipo b (Hib, incluida en el calendario infantil) y neumococo. La vacunación ha reducido drásticamente la incidencia de meningitis bacteriana en los países que las incluyen en sus calendarios vacunales.
La meningitis viral suele ser más leve, autolimitada y sin secuelas. La bacteriana es una emergencia médica con mortalidad del 10-30% sin tratamiento y puede dejar secuelas graves (sordera, amputaciones por gangrena, daño cerebral). La bacteriana requiere antibióticos intravenosos urgentes; la viral solo tratamiento de soporte.
Las secuelas afectan al 10-20% de los supervivientes e incluyen sordera neurosensorial (la más frecuente), daño cerebral con déficits cognitivos o motores, hidrocefalia, epilepsia y, en la meningococcemia con coagulación intravascular, necrosis de extremidades que pueden requerir amputación.
El tratamiento con antibióticos intravenosos (ceftriaxona como primera línea) dura entre 7 y 21 días según el microorganismo causante: 7 días para Neisseria meningitidis, 10-14 días para Streptococcus pneumoniae y hasta 21 días para Listeria monocytogenes. La dexametasona reduce la inflamación y las secuelas cuando se administra antes de los antibióticos.