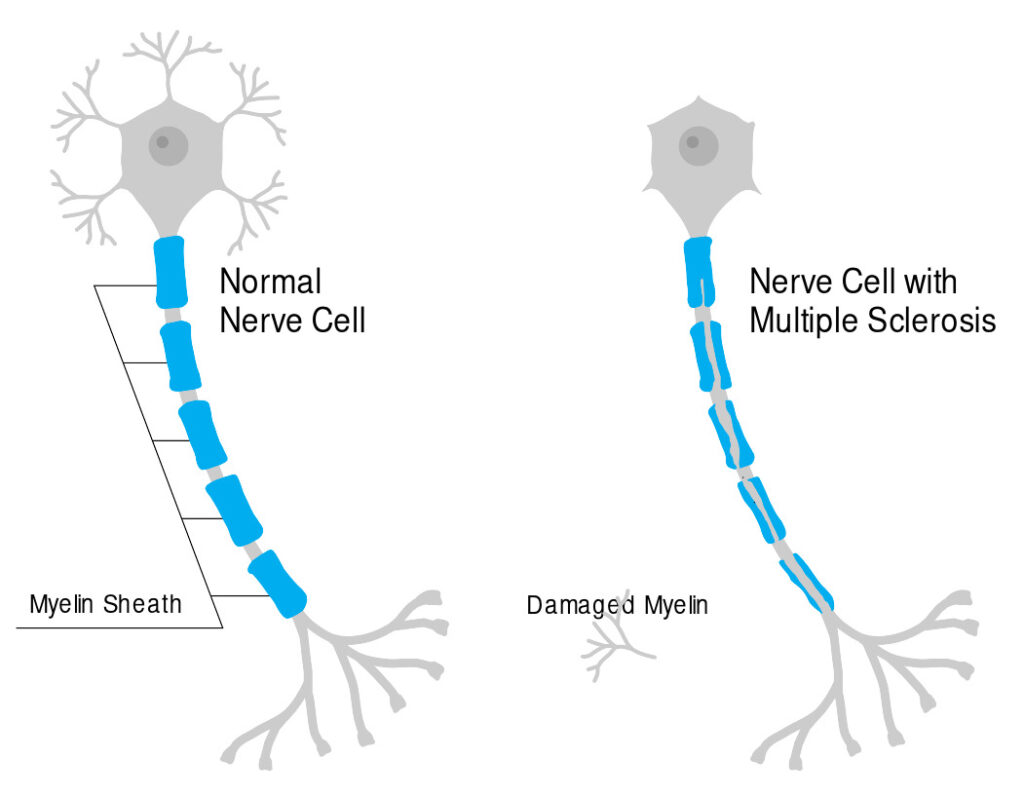
¿Qué es la esclerosis múltiple?
La EM se caracteriza por la aparición de múltiples placas de desmielinización en el cerebro, la médula espinal y el nervio óptico, diseminadas tanto en el espacio (distintas regiones del SNC) como en el tiempo (episodios separados por al menos un mes). La inflamación inicial puede seguirse de una remielinización parcial, lo que explica la recuperación parcial observada en los brotes. Sin embargo, con el tiempo el daño axonal acumulado conduce a discapacidad progresiva.
Existen cuatro formas clínicas principales:
- EM remitente-recurrente (EMRR): la forma más frecuente (~85 % al diagnóstico). Brotes de disfunción neurológica seguidos de recuperación parcial o completa.
- EM secundariamente progresiva (EMSP): evolución progresiva tras años de EMRR.
- EM primariamente progresiva (EMPP): deterioro neurológico gradual desde el inicio, sin brotes claros (~15 % de los pacientes).
- Síndrome clínico aislado (SCA): primer episodio desmielinizante, que puede o no progresar a EM definida.
Causas de la esclerosis múltiple
- Genética: el haplotipo HLA-DRB1*15:01 es el principal factor de riesgo genético. La concordancia en gemelos idénticos es del 25-30 %, confirmando la importancia de los factores ambientales.
- Virus de Epstein-Barr: un estudio de cohorte publicado en Science en 2022 sobre 10 millones de soldados del ejército de EE.UU. demostró que la infección previa por VEB multiplica por 32 el riesgo de EM.
- Vitamina D: la latitud geográfica y la deficiencia de vitamina D se correlacionan con mayor prevalencia de EM. La vitamina D tiene efectos inmunomoduladores y puede modular la diferenciación de linfocitos T reguladores.
- Tabaco: aumenta el riesgo de EM y acelera la progresión a EMSP.
- Microbioma: diferencias en la composición del microbioma intestinal se han observado en pacientes con EM comparados con controles sanos.
Síntomas de la esclerosis múltiple
Los síntomas dependen de la localización de las placas desmielinizantes:
- Neuritis óptica: pérdida de visión monocular con dolor periocular al mover el ojo; frecuentemente el primer síntoma.
- Debilidad y espasticidad de extremidades, especialmente piernas.
- Alteraciones sensitivas: parestesias, entumecimiento, signo de Lhermitte (descarga eléctrica por la columna al flexionar el cuello).
- Ataxia y temblor: dificultad para coordinar movimientos.
- Disfunción vesical e intestinal: urgencia miccional, incontinencia, estreñimiento.
- Fatiga: síntoma más frecuente y discapacitante (~80 % de los pacientes).
- Deterioro cognitivo: problemas de memoria, velocidad de procesamiento, atención.
- Fenómeno de Uhthoff: empeoramiento temporal de los síntomas con el calor o el ejercicio.
Diagnóstico
El diagnóstico de la EM se basa en los criterios de McDonald 2017, que requieren demostrar diseminación en espacio y tiempo mediante:
- Resonancia magnética (RM): la prueba fundamental. Las placas típicas son hipointensas en T1, hiperintensas en T2/FLAIR, y captan gadolinio en las lesiones activas. Las localizaciones características son la sustancia blanca periventricular, yuxtacortical, infratentorial y la médula espinal.
- Líquido cefalorraquídeo (LCR): bandas oligoclonales de IgG en LCR (no en suero) están presentes en >90 % de los pacientes.
- Potenciales evocados visuales: muestran retraso en la conducción en la neuritis óptica.
Tratamiento de la esclerosis múltiple
Tratamiento del brote agudo
Los brotes moderados-graves se tratan con metilprednisolona intravenosa en pulsos de 1 g/día durante 3-5 días, que acelera la recuperación sin modificar la discapacidad a largo plazo.
Tratamientos modificadores de la enfermedad (TME)
Existen más de 20 TME aprobados, clasificados en:
- Baja eficacia: interferones beta, acetato de glatirámero, teriflunomida.
- Eficacia moderada-alta: dimetilfumarato, siponimod, ozanimod.
- Alta eficacia: natalizumab (anti-VLA-4), ocrelizumab (anti-CD20), alemtuzumab, cladribina.
La tendencia actual es hacia una estrategia «de mayor a menor» (induction therapy) en pacientes con enfermedad activa desde el inicio, para prevenir el daño acumulado.
Pronóstico
El pronóstico de la EM es muy variable. Algunos pacientes mantienen una función normal durante décadas, mientras que otros desarrollan discapacidad significativa en pocos años. Los factores de buen pronóstico incluyen inicio con síntomas sensitivos o visuales, baja carga lesional inicial en RM y buena recuperación de los brotes. Los factores de mal pronóstico incluyen inicio progresivo, alta carga lesional en RM y afectación motora o cerebelosa desde el principio.
Preguntas frecuentes
No. Gracias a los tratamientos modernos, la mayoría de los pacientes con EM remitente-recurrente pueden mantener una buena función y autonomía durante muchos años. Aunque el riesgo de discapacidad existe, los TME de alta eficacia han reducido significativamente la progresión.
Existe una predisposición genética (el riesgo en familiares de primer grado es del 2-5 %, frente al 0,1 % en la población general), pero la EM no es una enfermedad hereditaria en sentido estricto. Los factores ambientales son determinantes para su desarrollo.
El embarazo tiene un efecto protector sobre la actividad de la EM, especialmente en el tercer trimestre, probablemente mediado por el estado de tolerancia inmunológica materno-fetal. Sin embargo, existe un mayor riesgo de brotes en el posparto. Algunos TME son incompatibles con el embarazo y deben suspenderse con antelación; la planificación es esencial.
No existe cura definitiva, pero los tratamientos actuales controlan eficazmente la actividad inflamatoria en la mayoría de los pacientes con formas remitentes. Los trasplantes de células madre hematopoyéticas (TCMH) están siendo investigados en formas muy activas refractarias y han mostrado resultados prometedores en estudios clínicos.