¿Qué es la epilepsia?
La epilepsia es un trastorno neurológico crónico definido por una predisposición persistente a generar crisis epilépticas. Una crisis epiléptica es una descarga eléctrica anormal, excesiva y sincrónica de un grupo de neuronas cerebrales que produce síntomas transitorios: movimientos involuntarios, alteración de la conciencia, sensaciones anómalas o comportamiento inadecuado, según la zona del cerebro afectada.
Según la Liga Internacional contra la Epilepsia (ILAE), se diagnostica epilepsia cuando:
- Se producen al menos dos crisis no provocadas separadas por más de 24 horas, o
- Se produce una crisis no provocada con riesgo de recurrencia superior al 60%, o
- Se diagnostica un síndrome epiléptico específico.
Tipos de crisis epilépticas
Según el origen
- Crisis focales (parciales): comienzan en un área limitada de un hemisferio cerebral. Pueden cursar con o sin pérdida de conciencia.
- Focales sin alteración de la consciencia: síntomas motores, sensitivos, autonómicos o psíquicos aislados (el paciente es consciente).
- Focales con alteración de la consciencia: incluye las antiguas «ausencias complejas» y «crisis psicomotoras».
- Crisis generalizadas: afectan ambos hemisferios desde el inicio.
- Tónico-clónicas (gran mal): pérdida de conciencia + rigidez (fase tónica) + sacudidas rítmicas (fase clónica). Son la imagen más conocida de epilepsia.
- Ausencias: breve pérdida de conciencia (5-20 segundos) con mirada fija, sin caída. Frecuentes en niños.
- Mioclónicas: sacudidas musculares breves y bruscas.
- Atónicas: pérdida brusca del tono muscular con caída.
- Tónicas o clónicas aisladas.
Causas
- Causa estructural: tumores cerebrales, ictus, traumatismos craneoencefálicos, displasias corticales, esclerosis hipocampal.
- Causa genética: síndromes epilépticos con base genética (Dravet, Lennox-Gastaut, epilepsia de ausencias).
- Causa infecciosa: encefalitis viral o bacteriana, neurocisticercosis (tenia en el cerebro), meningitis.
- Causa metabólica: hipoglucemia grave, hiponatremia, hipocalcemia, uremia.
- Causa autoinmune: encefalitis autoinmunes (anti-NMDAR, anti-LGI1).
- Causa desconocida: en muchos casos no se identifica una causa específica.
Síntomas
Los síntomas dependen del tipo de crisis y del área cerebral afectada:
- Pérdida de conciencia o confusión transitoria.
- Sacudidas o movimientos espasmódicos en brazos y piernas.
- Rigidez muscular generalizada.
- Mirada fija sin respuesta.
- Sensaciones extrañas (hormigueos, olores, sabores, sensación de «ya vivido»).
- Movimientos automatizados (masticación, frotarse las manos).
- Pérdida del control de esfínteres durante la crisis.
- Estado posictal: confusión, cansancio, dolor de cabeza y sueño tras la crisis (puede durar minutos u horas).
El status epilepticus (estado epiléptico) es una crisis que dura más de 5 minutos o crisis repetidas sin recuperación entre ellas. Es una emergencia neurológica.
Diagnóstico
- Historia clínica detallada: descripción de la crisis (por el paciente y testigos), desencadenantes, antecedentes.
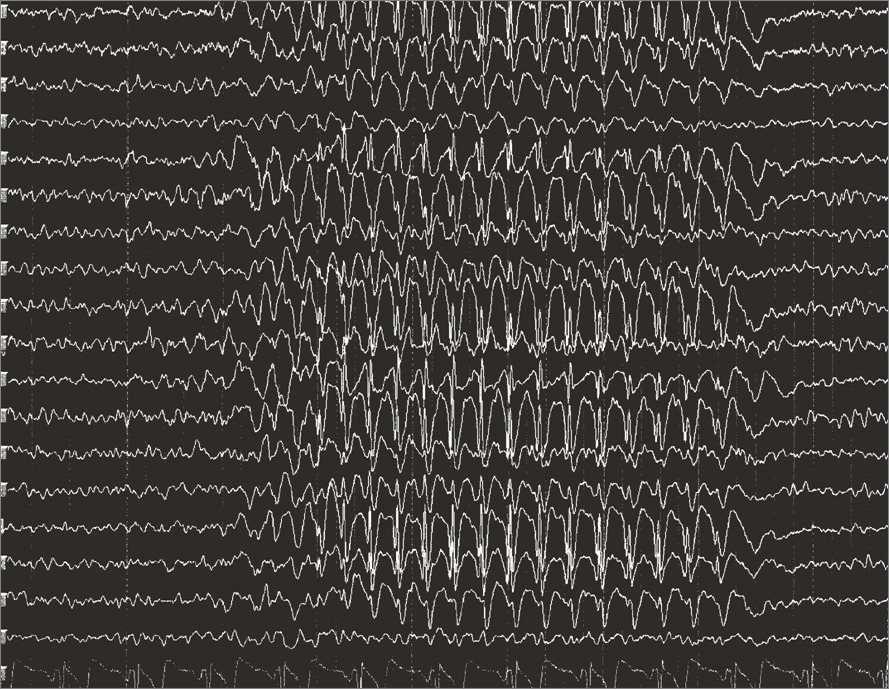
- Electroencefalograma (EEG): registra la actividad eléctrica cerebral. Puede detectar actividad epileptiforme interictal (entre crisis) o confirmar la actividad durante la crisis (EEG ictal).
- EEG prolongado con video (VEEG): permite correlacionar los síntomas clínicos con el EEG en tiempo real.
- RM cerebral: para identificar lesiones estructurales causantes de la epilepsia (tumores, displasias, esclerosis hipocampal).
- Analítica de sangre: glucosa, sodio, calcio, función renal y hepática, niveles de fármacos antiepilépticos.
- PET y SPECT cerebrales: en la evaluación prequirúrgica de la epilepsia refractaria.
Tratamiento
Fármacos antiepilépticos (FAE)
El 70% de los pacientes controlan sus crisis con medicación. La elección del fármaco depende del tipo de epilepsia, edad, sexo, otras enfermedades y medicamentos del paciente:
- Valproato: eficaz en epilepsias generalizadas. Contraindicado en mujeres en edad fértil por teratogenicidad.
- Lamotrigina: amplio espectro, buena tolerabilidad.
- Levetiracetam: fármaco de amplio espectro y perfil favorable.
- Carbamazepina, oxcarbazepina: de elección en epilepsias focales.
- Lacosamida, brivaracetam, perampanel: de nueva generación.
- Etosuximida: específica para las ausencias.
Cirugía de la epilepsia
En el 30% de pacientes con epilepsia focal refractaria (que no responde a dos o más fármacos), la cirugía puede ser curativa o mejorar significativamente el control de las crisis. Incluye la resección del foco epileptogénico, la callosotomía o la estimulación del nervio vago.
Dieta cetogénica
Dieta alta en grasas y muy baja en carbohidratos que produce cuerpos cetónicos con efecto antiepiléptico. Especialmente eficaz en niños con epilepsias refractarias y en el síndrome de Dravet.
Qué hacer ante una crisis convulsiva
- Mantener la calma. La crisis termina sola en la mayoría de los casos en 1-3 minutos.
- Colocar a la persona de lado (posición lateral de seguridad) para evitar que se ahogue.
- Retirar objetos que puedan golpearla. Proteger la cabeza con algo suave.
- No introducir nada en la boca (ni dedos ni objetos): es un mito peligroso.
- No sujetar ni inmovilizar a la persona con fuerza.
- Llamar al 112 si la crisis dura más de 5 minutos, si hay más de una crisis seguida o si la persona no se recupera.
Prevención
- Usar casco al practicar deportes de riesgo y en moto.
- Tratar las infecciones del sistema nervioso central precozmente.
- Control adecuado del embarazo para prevenir lesiones perinatales.
- Control de la hipertensión y factores de riesgo de ictus.
- Adherencia al tratamiento antiepiléptico.
- Evitar desencadenantes conocidos: privación de sueño, alcohol, estrés, luces estroboscópicas.
Preguntas frecuentes
Absolutamente. La mayoría de las personas con epilepsia bien controlada llevan una vida completamente normal: trabajan, estudian, conducen (con los períodos de tiempo establecidos por la legislación) y practican deporte. El estigma social es uno de los mayores problemas de la epilepsia, no la enfermedad en sí.
Algunos tipos de epilepsia sí remiten con el tiempo, especialmente las epilepsias infantiles benignas. La cirugía puede ser curativa en epilepsias focales con lesión identificable. En otros casos, la epilepsia es crónica pero controlable con medicación.
Tras un período de 2-5 años sin crisis, el médico puede valorar la retirada gradual del tratamiento. Nunca debe suspenderse de forma abrupta sin supervisión médica, ya que puede provocar recaídas graves.
Solo en la epilepsia fotosensible (3-5% de los casos de epilepsia), las luces estroboscópicas pueden desencadenar crisis. La mayoría de las personas con epilepsia no son fotosensibles y pueden ir a discotecas o ver televisión sin riesgo.
Sí, pero el embarazo debe planificarse con el neurólogo. Algunos fármacos antiepilépticos son teratogénicos (especialmente el valproato). Se ajustará el tratamiento antes de la concepción y se recetará ácido fólico en dosis altas. El riesgo de malformaciones puede minimizarse con una buena planificación.
El pronóstico depende de la detección temprana, el tratamiento adecuado y los factores individuales del paciente como edad, estado de salud general y comorbilidades. Con el tratamiento correcto, muchos pacientes mantienen una buena calidad de vida.
Epilepsia: crisis convulsivas y su tratamiento puede impactar la vida cotidiana en distintas medidas según su severidad. El manejo multidisciplinar, que incluye tratamiento médico, apoyo psicológico y ajustes en el estilo de vida, es fundamental para minimizar su impacto.
Sí, varios factores de riesgo pueden modificarse con cambios en el estilo de vida: dieta equilibrada, ejercicio regular, control del peso, abandono del tabaco y reducción del estrés contribuyen a prevenir o mejorar muchas condiciones relacionadas.
Fuentes
- OMS. Epilepsy. who.int
- MedlinePlus (NIH). Epilepsia. medlineplus.gov
- Mayo Clinic. Epilepsy. mayoclinic.org
- International League Against Epilepsy (ILAE). ilae.org