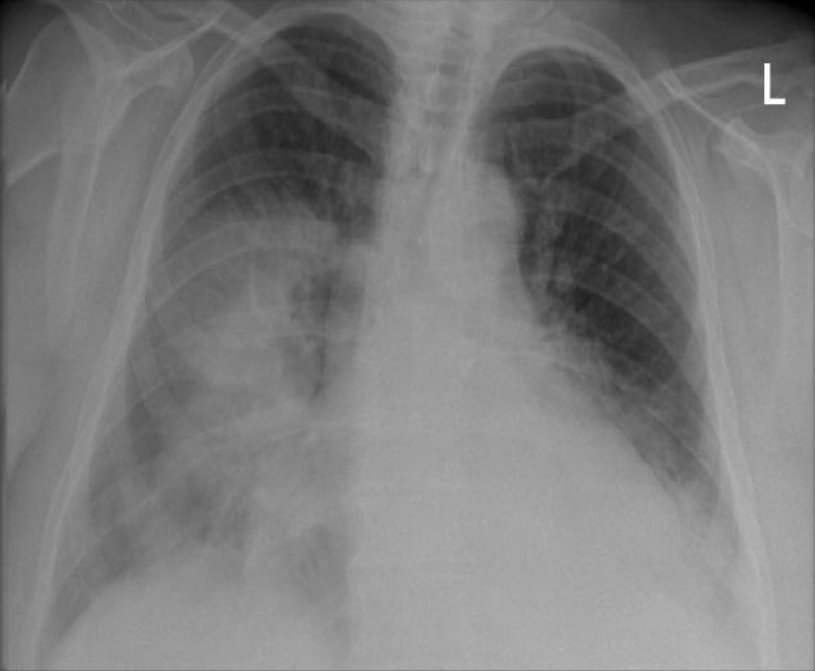
¿Qué es la neumonía?
La neumonía es una infección aguda del parénquima pulmonar —el tejido funcional del pulmón— que afecta a los alvéolos, donde se produce el intercambio de oxígeno y dióxido de carbono. Cuando los gérmenes invaden los alvéolos, el sistema inmunológico envía células de defensa que luchan contra la infección, produciendo inflamación y acumulación de líquido y pus en los alvéolos (consolidación pulmonar), lo que dificulta la respiración.
Se diferencia de la bronquitis en que esta afecta a los bronquios (vías aéreas), mientras que la neumonía afecta al tejido pulmonar propiamente dicho.
Causas: los agentes infecciosos
Bacterias
Son la causa más frecuente de neumonía en adultos:
- Streptococcus pneumoniae (neumococo): el agente más común. Responsable de la neumonía neumocócica, frecuentemente lobar (afecta a un lóbulo pulmonar) y de presentación típica.
- Haemophilus influenzae: especialmente en pacientes con EPOC.
- Mycoplasma pneumoniae, Chlamydophila pneumoniae, Legionella pneumophila: «neumonías atípicas», generalmente de curso más leve pero insidiosas.
- Staphylococcus aureus: neumonías graves, frecuentemente postinfluenza.
- Gérmenes gramnegativos: Klebsiella pneumoniae, Pseudomonas, en pacientes hospitalizados o inmunodeprimidos.
Virus
- Virus influenza (gripe): la causa viral más frecuente en adultos.
- SARS-CoV-2 (COVID-19): puede producir neumonía intersticial bilateral grave.
- Virus respiratorio sincitial (VRS): principal causa en niños.
- Adenovirus, metapneumovirus humano, parainfluenza.
Hongos
Pneumocystis jirovecii (neumonía por Pneumocystis o PCP): principalmente en pacientes con VIH y otros inmunodeprimidos. Aspergillus, Cryptococcus en trasplantados y pacientes con quimioterapia.
Tipos de neumonía según el contexto
- Neumonía adquirida en la comunidad (NAC): la más frecuente; se adquiere fuera del hospital.
- Neumonía nosocomial u hospitalaria: aparece 48 horas o más después del ingreso hospitalario. Suele ser causada por gérmenes más resistentes.
- Neumonía asociada a ventilación mecánica (NAVM).
- Neumonía por aspiración: por inhalación de contenido gástrico u orofaríngeo; frecuente en pacientes con disfagia o bajo nivel de conciencia.
Síntomas
La neumonía típica (bacteriana) se presenta de forma brusca con:
- Fiebre alta (más de 38,5°C), escalofríos y sudoración.
- Tos productiva con esputo purulento (amarillo o verdoso) o herrumbroso (en la neumocócica).
- Dolor pleurítico (dolor en el pecho que empeora al respirar o toser).
- Disnea (dificultad para respirar).
- Taquipnea (aumento de la frecuencia respiratoria).
La neumonía atípica (Mycoplasma, Chlamydophila) suele presentarse de forma más gradual con fiebre moderada, tos seca, cefalea y malestar general. En ancianos, los síntomas pueden ser atípicos: confusión, caídas, sin fiebre prominente.
Diagnóstico
- Radiografía de tórax: muestra el infiltrado pulmonar (opacidad). Es la prueba de referencia. Puede ser lobar, segmentaria, bilateral o intersticial.
- Analítica de sangre: leucocitosis con neutrofilia (infección bacteriana), PCR y procalcitonina elevadas. La procalcitonina es útil para diferenciar infección bacteriana de viral.
- Hemocultivos: en pacientes que requieren hospitalización, para identificar el agente causante.
- Cultivo de esputo: útil cuando se obtiene una muestra de calidad.
- Antígenos urinarios: para Streptococcus pneumoniae y Legionella pneumophila.
- TAC de tórax: en casos de duda diagnóstica o mala evolución.
- PCR de panel respiratorio (nasofaríngeo o broncoalveolar): para virus y bacterias atípicas.
La escala PSI/Fine o CURB-65 permite evaluar la gravedad y decidir si el paciente puede tratarse ambulatoriamente o necesita ingreso hospitalario (o UCI).
Tratamiento
Antibióticos
El tratamiento antibiótico debe iniciarse de forma precoz. La elección depende del agente sospechado, la gravedad y los factores del paciente:
- NAC leve (ambulatoria): amoxicilina-clavulánico o una cefalosporina + un macrólido (azitromicina, claritromicina). O bien una fluoroquinolona respiratoria (levofloxacino, moxifloxacino).
- NAC moderada-grave (hospitalaria): beta-lactámico + macrólido o fluoroquinolona.
- NAC muy grave (UCI): beta-lactámico antipseudomónico + macrólido o fluoroquinolona.
Otras medidas
- Antipiréticos y analgésicos para el malestar general.
- Hidratación adecuada.
- Oxigenoterapia si saturación menor del 92-94%.
- Ventilación mecánica en casos de insuficiencia respiratoria grave.
- Antivirales (oseltamivir) en neumonía por gripe.
Prevención
- Vacuna antineumocócica: recomendada en mayores de 65 años, niños menores de 2 años y personas con factores de riesgo (inmunodepresión, EPOC, diabetes, cardiopatía).
- Vacuna antigripal anual: reduce el riesgo de neumonía postinfluenza.
- Vacuna COVID-19.
- Lavado de manos frecuente y correcto.
- No fumar.
- Mantener una buena nutrición y ejercicio regular para fortalecer el sistema inmunológico.
Preguntas frecuentes
Con tratamiento antibiótico adecuado, la mejoría clínica se produce en 48-72 horas. Sin embargo, la recuperación completa —incluyendo la normalización radiológica— puede llevar 4-8 semanas, especialmente en personas mayores. La fatiga puede persistir durante semanas.
Depende del agente causante. Las neumonías bacterianas tienen menor capacidad de contagio que las virales. Sin embargo, algunos agentes como el neumococo y Legionella pueden transmitirse en determinadas circunstancias. Las medidas de higiene respiratoria reducen el riesgo.
La bronquitis afecta a los bronquios (las vías de conducción del aire), mientras que la neumonía afecta al tejido pulmonar propiamente dicho (los alvéolos). La neumonía es generalmente más grave y se diagnostica en la radiografía de tórax, donde muestra un infiltrado pulmonar característico.
La mayoría de los casos se resuelven sin secuelas. En casos graves puede quedar fibrosis pulmonar residual. Las complicaciones incluyen derrame pleural, absceso pulmonar, sepsis y síndrome de distrés respiratorio agudo (SDRA).
Acuda a urgencias si tiene dificultad para respirar importante, saturación de oxígeno baja, confusión, labios o uñas azuladas, fiebre muy alta que no cede, empeoramiento a pesar del tratamiento o si pertenece a un grupo de riesgo (mayor de 65 años, embarazo, inmunodepresión).
Fuentes
- OMS. Pneumonia. who.int
- MedlinePlus (NIH). Neumonía. medlineplus.gov
- Mayo Clinic. Pneumonia. mayoclinic.org
- Infectious Diseases Society of America / ATS. Community-acquired pneumonia guidelines. idsociety.org