¿Qué es la tiroiditis de Hashimoto?
Descrita por el médico japonés Hakaru Hashimoto en 1912, la tiroiditis de Hashimoto es la causa más frecuente de hipotiroidismo en adultos en los países occidentales. Afecta principalmente a mujeres (proporción 7-10:1 respecto a hombres), con un pico de incidencia entre los 30 y los 60 años, aunque puede presentarse a cualquier edad, incluso en la infancia y la adolescencia.
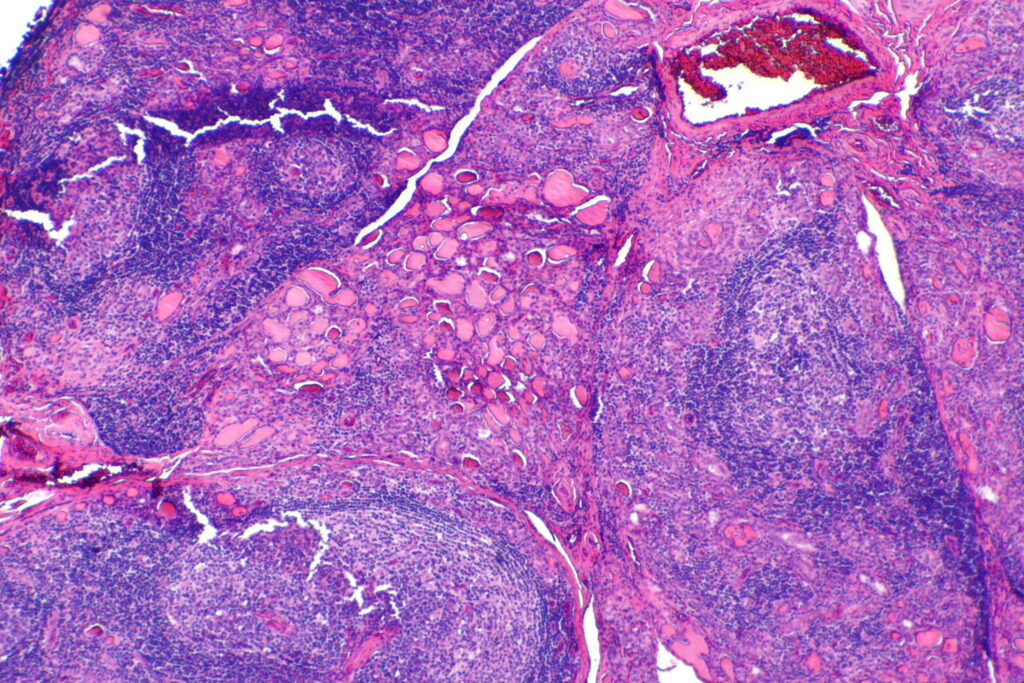
Histológicamente, se caracteriza por una infiltración linfocítica difusa del parénquima tiroideo, con formación de centros germinales, atrofia folicular y fibrosis progresiva. Este proceso destruye los folículos tiroideos y reduce la capacidad de síntesis hormonal.
Causas y factores de riesgo
- Predisposición genética: los genes HLA-DR3, HLA-DR5 y CTLA4 se asocian con mayor riesgo. El riesgo en familiares de primer grado es elevado.
- Sexo femenino: los estrógenos potencian la respuesta autoinmune tiroidea; las fluctuaciones hormonales del posparto y la menopausia pueden desencadenar la enfermedad.
- Exceso de yodo: paradójicamente, el exceso de yodo en la dieta o en contrastes yodados puede agravar la autoinmunidad tiroidea en individuos predispuestos.
- Infecciones: algunas infecciones virales (VEB, parvovirus B19) se han asociado con el desencadenamiento de la tiroiditis de Hashimoto.
- Estrés: el estrés psicofísico intenso puede actuar como desencadenante en personas con predisposición genética.
- Deficiencia de selenio: el selenio es cofactor de las selenoproteínas tiroideas; su déficit puede aumentar el daño oxidativo en el tiroides.
Síntomas de la tiroiditis de Hashimoto
En las fases iniciales, la tiroiditis de Hashimoto puede ser asintomática. Algunos pacientes presentan incluso una fase transitoria de hipertiroidismo (hashitoxicosis) por liberación de hormonas almacenadas durante la destrucción folicular. A medida que la destrucción progresa, aparecen los síntomas de hipotiroidismo:
- Fatiga y somnolencia excesivas.
- Intolerancia al frío.
- Aumento de peso sin cambios en la dieta.
- Estreñimiento.
- Piel seca y cabello frágil con alopecia.
- Voz ronca y lentitud del habla.
- Bradicardia y presión arterial baja.
- Depresión y deterioro cognitivo leve.
- Bocio (aumento del tamaño del tiroides), presente en algunas formas.
- En mujeres: ciclos menstruales irregulares o amenorrea; mayor riesgo de aborto espontáneo e infertilidad.
Diagnóstico
El diagnóstico se establece mediante:
- TSH elevada (hormona estimulante del tiroides): es el marcador más sensible de hipotiroidismo. En el hipotiroidismo subclínico, la TSH está elevada pero los niveles de T4 libre son normales.
- T4 libre baja en hipotiroidismo clínico establecido.
- Anticuerpos anti-TPO positivos: presentes en >95 % de los pacientes; son el marcador serológico más sensible.
- Anticuerpos anti-TG: positivos en el 60-80 % de los casos.
- Ecografía tiroidea: patrón hipoecoico difuso con pseudonódulos, que refleja la infiltración linfocítica.
Tratamiento de la tiroiditis de Hashimoto
No existe tratamiento que detenga el proceso autoinmune en la tiroiditis de Hashimoto. El manejo se centra en corregir el hipotiroidismo:
- Levotiroxina sódica (LT4): es el tratamiento de elección. Se administra por vía oral en ayunas, con una dosis ajustada para mantener la TSH en rango normal (generalmente 0,5-2,5 mUI/L). Una vez establecido el hipotiroidismo clínico, el tratamiento es de por vida.
- Hipotiroidismo subclínico: el tratamiento no es sistemático; se recomienda en TSH > 10 mUI/L, síntomas, embarazo o deseo gestacional.
- Selenio: la suplementación con selenometionina (200 µg/día) ha demostrado reducir los títulos de anti-TPO y mejorar la ecoestructura tiroidea en algunos estudios, aunque no se recomienda de forma rutinaria fuera de contextos de deficiencia documentada.
Pronóstico
La tiroiditis de Hashimoto es una enfermedad crónica pero manejable. Con el tratamiento hormonal sustitutivo adecuado, los pacientes llevan una vida completamente normal. Los pacientes con tiroiditis de Hashimoto tienen un riesgo ligeramente mayor de desarrollar linfoma tiroideo de tipo MALT, aunque este riesgo sigue siendo bajo en términos absolutos. La vigilancia ecográfica periódica es recomendable en presencia de bocio o nódulos tiroideos.
Preguntas frecuentes
No exactamente. La tiroiditis de Hashimoto es la causa autoinmune más frecuente del hipotiroidismo, pero no todos los hipotiroidismos son de origen autoinmune (pueden deberse a tiroidectomía, radioyodo, déficit de yodo, etc.). Y no todos los pacientes con Hashimoto desarrollan hipotiroidismo: algunos permanecen eutiroideos durante años con autoanticuerpos positivos.
La asociación entre tiroiditis de Hashimoto y enfermedad celíaca es real: ambas comparten mecanismos autoinmunes y genes de susceptibilidad HLA. En pacientes con Hashimoto se recomienda descartar la celiaquía. En aquellos con celiaquía confirmada, la dieta sin gluten estricta puede mejorar los títulos de anticuerpos tiroideos. Sin embargo, no existe evidencia suficiente para recomendar la dieta sin gluten a todos los pacientes con Hashimoto sin celiaquía.
El hipotiroidismo no tratado puede causar irregularidades menstruales, anovulación y mayor riesgo de aborto. Con el tratamiento adecuado (TSH controlada), la fertilidad suele normalizarse. Durante el embarazo, las necesidades de levotiroxina aumentan y deben ajustarse; el control de la TSH es especialmente importante en el primer trimestre.
No existe ninguna intervención dietética o de estilo de vida que haya demostrado revertir la tiroiditis de Hashimoto o eliminar los anticuerpos anti-TPO de forma definitiva. Sin embargo, una alimentación equilibrada, el ejercicio regular, el manejo del estrés y evitar el exceso de yodo pueden contribuir a mantener la enfermedad estable.
Referencias
- National Institute of Diabetes and Digestive and Kidney Diseases. Hashimoto’s Disease. NIH NIDDK.
- MedlinePlus. Hashimoto disease. U.S. National Library of Medicine.
- Mayo Clinic. Hashimoto’s disease — Symptoms and causes. Mayo Clinic.