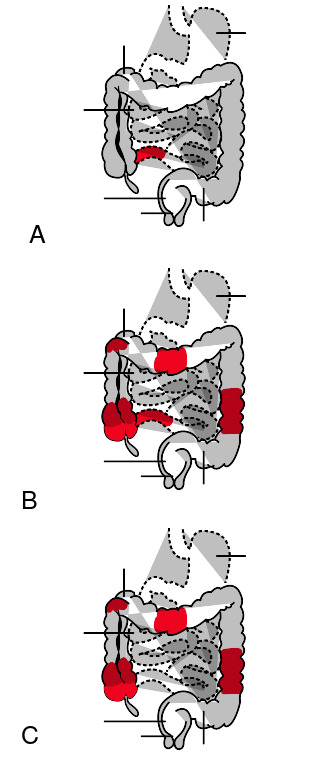
¿Qué es la enfermedad inflamatoria intestinal?
En la EII, el sistema inmunológico monta una respuesta inflamatoria anómala y crónica contra la microbiota intestinal en individuos con predisposición genética, provocando daño en la mucosa o en toda la pared del intestino. Las dos entidades principales son:
- Enfermedad de Crohn: puede afectar a cualquier segmento del tubo digestivo, desde la boca hasta el ano, aunque predomina en el íleon terminal y el colon. La inflamación es transmural (afecta a todo el espesor de la pared), discontinua (lesiones separadas por mucosa sana) y puede provocar complicaciones como estenosis, fístulas y abscesos.
- Colitis ulcerosa: afecta exclusivamente al colon y al recto, con una inflamación superficial (mucosa y submucosa), continua y que se extiende en sentido proximal desde el recto. Las complicaciones graves incluyen megacolon tóxico y mayor riesgo de cáncer colorrectal en enfermedades de larga evolución.
Causas y factores de riesgo
- Genética: se han identificado más de 240 loci de susceptibilidad. El gen NOD2/CARD15 es el más importante en la enfermedad de Crohn; mutaciones en este gen aumentan el riesgo de inflamación ileal.
- Microbioma intestinal: la disbiosis —desequilibrio en la composición de la microbiota intestinal— es un factor clave. Los pacientes con EII muestran menor diversidad bacteriana y alteración de la barrera mucosa.
- Higiene occidental e industrialización: la «hipótesis de la higiene» propone que la menor exposición a microorganismos en la infancia, el uso de antibióticos y la dieta occidental (pobre en fibra, rica en ultraprocesados) contribuyen al aumento de EII en países desarrollados.
- Tabaco: tiene efectos opuestos en las dos enfermedades: aumenta el riesgo y la gravedad de la enfermedad de Crohn, pero tiene un efecto protector en la colitis ulcerosa.
- AINEs y anticonceptivos orales: pueden desencadenar brotes de EII.
Síntomas de la enfermedad inflamatoria intestinal
Síntomas intestinales comunes a ambas formas:
- Diarrea crónica (frecuentemente con sangre en la colitis ulcerosa).
- Dolor abdominal cólico, especialmente periumbilical o en fosa ilíaca derecha (Crohn).
- Urgencia defecatoria y tenesmo (colitis ulcerosa).
- Pérdida de peso y malnutrición.
Manifestaciones extraintestinales: afectan al 25-40 % de los pacientes e incluyen artritis periférica o axial, eritema nodoso, pioderma gangrenoso, epiescleritis, uveítis y colangitis esclerosante primaria (más frecuente en colitis ulcerosa).
Diagnóstico
El diagnóstico de la EII requiere la integración de datos clínicos, analíticos, endoscópicos e histológicos:
- Analítica: PCR, VSG, calprotectina fecal (marcador de inflamación intestinal), hemograma (anemia, leucocitosis) y albúmina.
- Endoscopia con biopsias: la colonoscopia con ileoscopia y la gastroscopia son fundamentales para caracterizar las lesiones. La histología confirma el diagnóstico y excluye infecciones.
- Imagen: la enterorresonancia magnética y la ecografía intestinal valoran la afectación transmural, las estenosis y las fístulas en la enfermedad de Crohn.
Tratamiento de la enfermedad inflamatoria intestinal
Inducción de la remisión
En los brotes moderados-graves se emplean corticoides (prednisona oral o metilprednisolona iv) o budesonida (colitis ulcerosa izquierda, ileítis de Crohn). En la colitis ulcerosa leve-moderada, los aminosalicilatos (mesalazina oral y/o tópica) son la primera línea.
Mantenimiento de la remisión
Para mantener la remisión se utilizan inmunomoduladores (azatioprina, mercaptopurina, metotrexato) y, en casos moderados-graves, fármacos biológicos: anti-TNF (infliximab, adalimumab), vedolizumab (anti-integrina α4β7) y ustekinumab (anti-IL-12/23). Los inhibidores de JAK (tofacitinib, upadacitinib) están aprobados en colitis ulcerosa.
Cirugía
En la colitis ulcerosa refractaria, la proctocolectomía total con reservorio ileoanal (pouch) es curativa. En la enfermedad de Crohn, la cirugía se reserva para complicaciones (estenosis, fístulas, abscesos) y no es curativa, ya que la enfermedad puede recurrir en el segmento anastomosado.
Pronóstico
La EII es una enfermedad crónica de por vida. Muchos pacientes logran periodos prolongados de remisión con el tratamiento adecuado. Los pacientes con colitis ulcerosa de larga evolución y afectación extensa tienen mayor riesgo de cáncer colorrectal y deben seguir un programa de vigilancia endoscópica. El pronóstico ha mejorado significativamente con la llegada de los biológicos.
Preguntas frecuentes
No existe ninguna dieta que cure la EII. Sin embargo, la nutrición enteral exclusiva puede inducir remisión en niños con enfermedad de Crohn. Durante los brotes, los pacientes pueden necesitar adaptar su dieta para reducir síntomas; en la remisión, se recomienda una alimentación variada y equilibrada. La dieta baja en residuos puede ayudar en presencia de estenosis.
Sí. La EII en remisión no reduce significativamente la fertilidad en mujeres, y muchos tratamientos (mesalazina, vedolizumab, ustekinumab) son compatibles con el embarazo. La planificación pregestacional con el gastroenterólogo y el obstetra es esencial para ajustar el tratamiento y asegurar la remisión durante la gestación.
No. Comparten muchas características, pero la enfermedad de Crohn puede afectar a todo el tubo digestivo con inflamación transmural, mientras que la colitis ulcerosa se limita al colon con inflamación superficial y continua. Sus tratamientos y riesgos de complicaciones también difieren.
El estrés no causa la EII, pero sí puede desencadenar brotes en pacientes con enfermedad establecida. El eje cerebro-intestino interactúa con la respuesta inmune intestinal; el apoyo psicológico es un componente valioso del manejo integral de la EII.
Referencias
- National Institute of Diabetes and Digestive and Kidney Diseases. Crohn’s Disease. NIH NIDDK.
- MedlinePlus. Crohn’s Disease. U.S. National Library of Medicine.
- Mayo Clinic. Inflammatory bowel disease — Symptoms and causes. Mayo Clinic.
- MedlinePlus. Ulcerative Colitis. U.S. National Library of Medicine.